Жажда при кишечных инфекциях
Елена Шведкина о фармконсультировании посетителей с симптомами кишечных инфекций, сопровождающихся диареей и тошнотой
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний, вызываемых патогенными и условно-патогенными бактериями, вирусами и простейшими. Все ОКИ имеют сходные клинические общие и желудочно-кишечные проявления: диарея, тошнота, рвота и лихорадка, интоксикация, обезвоживание. Инфекции передаются человеком и/или животными. Механизм заражения — алиментарный (то есть через рот). Пути инфицирования — фекально-оральный (пищевой или водный), бытовой, а при некоторых вирусных инфекциях — воздушно-капельный. Большинство возбудителей острой кишечной инфекции высокоустойчивы во внешней среде.
По данным ВОЗ (апрель 2017), ОКИ занимают ведущее место в инфекционной патологии детского возраста, уступая только гриппу и острым респираторным инфекциям. Самые распространенные кишечные инфекции: дизентерия, сальмонеллез, пищевые токсикоинфекции, ротавирусные и энтеровирусные инфекции. Больше подвержены острым кишечным инфекциям дети от одного года до семи лет, однако взрослые тоже болеют достаточно часто.
Важно: Особенно тяжело острая инфекция протекает у детей и людей пенсионного возраста, а также у пациентов с тяжелыми хроническими заболеваниями. Именно в этих группах чаще развивается обезвоживание: с рвотой и жидким стулом человек теряет большое количество жидкости и электролитов, что без корректного лечения может привести к летальному исходу.
Клинические проявления кишечной инфекции:
- Интоксикационный синдром — слабость, головная боль, ломота в теле, головокружение, тошнота
- Лихорадка — повышение температуры тела (от 37 до 38 градусов и выше), в некоторых случаях температуры может не быть
- Гастритический синдром — боль в желудке, тошнота, рвота
- Энтеритный синдром — частый жидкий стул
- Колитический синдром — боли внизу живота, болезненные позывы на дефекацию
Эти симптомы встречаются в разных сочетаниях и имеют различную степень выраженности.
Лечение острой кишечной инфекции:
1) Щадящая диета. Из рациона исключают молочные продукты, сырые овощи, ягоды, фрукты, жареное, жирное, соленое, острое, копченое.
2) Прием сорбентов. Они уменьшают длительность интоксикации благодаря способности фиксировать на своей поверхности не только токсические продукты, но и возбудителей инфекционной диареи (вирусы, бактерии).
3) Регидратация — восполнение потери жидкости и электролитов (перорально или парентерально).
4) Купирование рвоты при необходимости быстро прекратить потерю жидкости.
5) Антибактериальная терапия — назначается врачом-инфекционистом при подозрении на бактериальную инфекцию.
6) Препараты бифидо- и лактобактерий — в целях восстановления и профилактики нарушений микроэкологии кишечника.
Несмотря на то что чаще всего ОКИ протекают в легкой форме, при неадекватном лечении или позднем обращении к врачу они могут приводить к печальным последствиям.
Осложнения острых кишечных инфекций:
1) Дегидратация (обезвоживание) — патологическая потеря воды и солей неестественным путем (рвота, жидкий стул). Помимо снижения веса больного беспокоят сухость кожи и слизистых, жажда, снижение эластичности кожи, учащение пульса, снижение артериального давления.
2) Инфекционно-токсический шок — обусловлен высокой концентрацией токсинов бактерий в крови, возникает на фоне высокой температуры, чаще в начале болезни, и сопровождается серьезными нарушениями гемодинамики.
3) Пневмония. При повторяющейся рвоте высок риск заброса содержимого желудка в дыхательные пути.
4) Острая почечная недостаточность. Развивается на фоне выраженной интоксикации и дегидратации.
Функция фармацевта
При первых признаках ОКИ заболевший или его родственник спешит не к врачу, а направляется в аптеку за средствами, которые помогут быстро купировать симптомы. Что может посоветовать первостольник и когда лучше настоять на обращении к врачу? Начнем с того, какую именно информацию нужно уточнить у покупателя, чтобы не пропустить опасные состояния, угрожающие жизни.
Возраст
- Если признаки ОКИ появились у ребенка (особенно дети в возрасте до трех лет), пожилого человека (старше 65 лет) или человека, страдающего тяжелой сопутствующей патологией, стоит настоять на обращении к врачу в срочном порядке! Именно у этих групп пациентов любая ОКИ может привести к тяжелым осложнениям и летальному исходу.
Частота стула, наличие или отсутствие рвоты
- Если у взрослого наблюдается частый обильный жидкий стул (более 5 раз за день) и/или многократная рвота, то это грозит быстрой потерей жидкости и электролитов, восполнить которую перорально затруднительно. Необходимо обращение к врачу!
Наличие симптомов выраженной дегидратации
- Прогрессирующая слабость, головокружение, постоянная жажда, низкое артериальное давление — повод настоять на вызове скорой помощи!
Любые подозрения на хирургическую патологию
- Боль в животе любой локализации, высокая лихорадка, примеси крови в стуле — все эти симптомы могут скрывать за собой острые хирургические заболевания, такие как холецистит, аппендицит, кишечная непроходимость и другие.
Если никаких тревожных симптомов покупатель не назвал, то что можно рекомендовать из препаратов ОТС?
Готовые солевые препараты для регидратации
Оральные регидратационные соли (ОРС) или пероральные регидратационные соли (ПРС) помогают восстановить водный и кислотно-щелочной баланс в организме. ОРС представлены в аптеках в виде готовых растворов для питья или в виде порошков, предназначенных для приготовления растворов. Растворы ОРС могут всасываться в тонкой кишке даже при сильной диарее, восполняя таким образом запасы воды и электролитов.
В России зарегистрированы оральные регидратационные соли с действующими веществами:
- декстроза + калия хлорид + натрия хлорид + натрия цитрат;
- декстроза + калия хлорид + натрия хлорид + натрия бикарбонат.
Какой регидратант предложить покупателю?
Уточните, кто нуждается в отпаивании. Если это ребенок, то предпочтение стоит отдать формам ОРС с приятным фруктовым вкусом (таких вариантов достаточно) — так ребенку будет проще выпить нужный объем жидкости. Если это взрослый, то можно подобрать препарат в зависимости от ценовых предпочтений покупателя — разброс цен колеблется примерно от 40 до 400 рублей за упаковку.
Также важно сориентировать покупателя в необходимом количестве препарата. На начальных этапах лечения взрослым рекомендован прием до 750 мл ОРС в час, а детям — до 20 мл ОРС на кг веса тела в час. Принимать растворы стоит дробно, малыми порциями, каждые 5–15 минут, чтобы не спровоцировать рвоту. Если жажда сохраняется и хочется выпить большее количество раствора, то стоит выпить столько ОРС, сколько хочется.
Энтеросорбенты
Адсорбционные свойства энтеросорбентов обусловлены пористой структурой с активной поверхностью, которая способна удерживать газы, пары, жидкости или вещества, находящиеся в растворе.
Основной показатель эффективности сорбентов — сорбционная емкость, чем она больше, тем эффективнее считается сорбент. В зависимости от показателей сорбционной емкости определяется кратность приема и дозы сорбента.
Наиболее популярные сорбционные препараты в России:
1) Активированный уголь и его аналоги.
Активное вещество получают из древесины и каменного угля. Обладает достаточно низкой сорбционной емкостью (5 мг/г).
2) Энтеросорбенты на основе лигнина.
Эти сорбенты производятся из химически обработанной древесины, часто в состав добавляют пребиотик лактулозу. Обладают низкой сорбционной емкостью (порядка 18 мг/г).
3) Энтеросорбенты-смектиты.
Активное вещество — алюмосиликат природного происхождения (лечебные породы глины) в порошке. Обладает средней сорбционной емкостью (100 мг/г).
4) Кремнийсодержащие сорбенты.
- гидрогель метилкремниевой кислоты;
- диоксид кремния коллоидный.
Препараты этой группы обладают высокой сорбционной активностью (более 150 мг/г).
Очевидно, что для получения быстрого терапевтического эффекта в первую очередь стоит предложить покупателю современные сорбенты с максимально высокой сорбционной активностью. Для детей лучше рекомендовать препараты с нейтральным вкусом или формы сорбента с приятным фруктовым ароматом.
Пробиотики
Пробиотики (эубиотики) — непатогенные для человека бактерии или другие микроорганизмы, обладающие подавляющей активностью в отношении патогенных и условно-патогенных микроорганизмов, обеспечивают восстановление нормальной микрофлоры кишечника. Пробиотики — это живые микроорганизмы, которые могут быть включены в состав различных пищевых продуктов, лекарственных препаратов и пищевых добавок. Чаще всего в качестве пробиотиков используются определенные штаммы лактобактерий и бифидобактерий, некоторые штаммы кишечной палочки, энтерококков, бацилл, пропионибактерий, дрожжевых грибков из рода сахаромицетов. Пробиотики оказывают воздействие на желудочно-кишечную экосистему, стимулируют иммунные механизмы слизистой оболочки, что уменьшает частоту и тяжесть диареи. Эффективность пробиотиков при лечении ОКИ подтверждена многочисленными исследованиями. Пробиотики достоверно уменьшают длительность ОКИ и снижают риск сохранения диареи более 4 дней.
Современные пробиотические препараты могут быть монокомпонентными или содержать несколько культур микроорганизмов.
После купирования острых симптомов, для быстрого восстановления микрофлоры кишечника, можно начинать прием пробиотиков. Выбор препарата зависит от степени тяжести ОКИ. При выраженной диарее следует выбирать поликомпонентные препараты, содержащие бифидобактерии в высоких концентрациях, они быстро останавливают диарею, интоксикацию и способствуют регенерации слизистых. При легких проявлениях ОКИ можно остановить выбор на монокомпонентном препарате. Лечение пробиотиками может длиться от 5 до 14 дней.
Типичные ошибки фармацевта
Кроме того что первостольник обязан грамотно подобрать средства из трех вышеописанных групп препаратов, он не должен совершить распространенных ошибок. А именно:
- Советовать кишечные антисептики и антибиотики. Чаще всего ОКИ вызываются вирусами, и антибактериальные средства окажутся в лучшем случае бесполезными, в худшем — спровоцируют развитие дисбактериоза в последующем. Кишечные антисептики и антибактериальные средства могут быть назначены только врачом!
- Рекомендовать противодиарейные и противорвотные. Противорвотные и противодиарейные средства центрального действия существенно ослабляют перистальтическую активность кишечника, что препятствует эвакуации содержимого и тем самым способствует усилению интоксикации. В исследованиях было показано, что противодиарейные средства не предотвращают обезвоживания, но могут увеличить длительность выделения микроба-возбудителя и привести к токсинемии. ВОЗ и ЮНИСЕФ занимают жесткую позицию в отношении препаратов, тормозящих перистальтику кишечника: их нельзя назначать детям с диареей!
- Рекомендовать оральные регидратационные соли в последнюю очередь. Эти препараты должны быть первыми в чеке, именно с них начинается любое лечение ОКИ. Этот момент часто упускается, но на самом деле прием ОРС является принципиально важным даже в случае небольшой потери жидкости.
- Рекомендовать только ОРС, только сорбент или только пробиотик. Важно начать лечение комплексно, чтобы быстрее справиться с симптомами болезни. Обращайте на комплексность терапии внимание покупателей, это может реально облегчить им жизнь.
- Недооценивать тяжесть состояния. Достаточно сложно бывает за несколько минут в аптеке полностью оценить проблему покупателя и сделать выводы о состоянии больного. Но! Обязательно задайте пару уточняющих вопросов: кто заболел и насколько выражены симптомы. Если это пожилые люди, дети, особенно в возрасте до 3 лет, люди с тяжелыми сопутствующими хроническими заболеваниями — настаивайте на вызове бригады скорой помощи и обращении к врачу. Иногда эти простые вопросы могут спасти чью‑то жизнь!
Помните, что в большинстве случаев ОКИ не требует лечения в стационаре и приема антибиотиков, для быстрого купирования симптомов болезни достаточно вовремя начать регидратационную терапию солевыми растворами, прием сорбентов и пробиотиков.
Источники
- WGO practice guideline: acute diarrhea. Evidence-based care guideline for prevention and management of acute gastroenteritis (AGE) in children aged 2 months to 18 years, 2008. https://doctor-ru.org/main/1100/1101. pdf
- ВОЗ. Диарея. Информационный бюллетень, 2017. https://www.who.int/mediacentre/factsheets/fs330/ru/
- Allen S. J., Martinez E. G., Gregorio G. V. et al. Probiotics for treating acute infectious diarrhea // Cochrane Database Syst. Rev. — 2010. — 11.
- Szajewska H, Skуrka A, Dylag M. Meta-analysis: Saccharomyces boulardii for treating acute diarrhoea in children. Aliment Pharmacol Ther 2007; 25: 257–64. PMID 17269987.
- Острые кишечные инфекции / Н. Д. Ющук, Ю. В. Мартынов, М. Г. Кулагина и др. — М.: ГЭОТАР-Медиа, 2012.
Источник
При поражении кишечника или желудка одним из трех десятков инфекционных заболеваний больному ставят диагноз «кишечная инфекция». Все они вызваны патогенными бактериями, вирусами, простейшими.
Содержание:
- Что такое кишечная инфекция?
- Заболевания, относящиеся к кишечным инфекциям
- Классификация
- Симптомы кишечной инфекции
- Причины кишечной инфекции
- Осложнения и последствия
- Какие анализы сдают на кишечную инфекцию?
- Лечение кишечной инфекции
- Основные лекарственные средства от кишечной инфекции
- Нужны ли антибиотики и когда?
Что такое кишечная инфекция?
Кишечная инфекция – это поражение пищеварительного тракта микроорганизмами, вызывающими интоксикацию, диарею, рвоту, боль в животе, слабость и гипертермию. Одно из самых характерных проявлений кишечной патологии – воспаление слизистой оболочки желудка и кишечника.
Не существует возрастной категории, застрахованной от возникновения кишечной инфекции, но в силу особенностей иммунитета чаще всего от нее страдают дети, пожилые люди, и те, кто недавно перенес тяжелое заболевание. В развитых странах кишечная инфекция занимает второе место после ОРВИ по количеству обращений к врачу.
Заражение происходит из-за попадания в организм здорового человека возбудителей инфекции фекально-оральным или алиментарным путем: через воду, предметы быта, продукты питания. Эти микробы выделяются с калом, рвотными массами, слюной, мочой больными людьми или теми, кто перенес недавно кишечную инфекцию.
Заболевания, относящиеся к кишечным инфекциям
Примерно три десятка инфекционных заболеваний вызывают заражение пищеварительной системы патогенными микроорганизмами.
Инфекции, вызванные бактериями:
Дизентерия;
Холера;
Сальмонеллез;
Шигеллез;
Ботулизм;
Брюшной тиф;
Иерсиниоз;
Кампилобактериоз;
Стафилококковое пищевое отравление;
Эшерихиоз (кишечная палочка);
Инфекция, вызванная протеем;
Инфекция, вызванная клостридиями;
Инфекция, вызванная клебсиеллой;
Инфекция, вызванная синегнойной палочкой;
Паратиф a и b.
Кишечная инфекция, вызванная вирусами:
Ротавирус;
Аденовирус;
Коронавирус;
Реовирус;
Вирус группы норфолк;
Энтеровирус.
Кишечная инфекция, вызванная протозойными организмами:
Лямблиоз;
Шистосоматоз;
Амебиаз;
Криптоспоридиоз.
Классификация
Для разделения кишечных инфекций по видам существует два основания: клиническая патогенетическая, используемая на практике, и этиологическая классификация, применяемая в научных исследованиях.
Основания для классификации:
Для патогенетической – особенности течения заболевания;
Для этиологической – вид патогенной флоры, спровоцировавшей инфекцию.
Этиологическая классификация – виды кишечных инфекций:
Бактериальные – передаются фекально-оральным и алиментарно-бытовым путем (нарушение гигиены, некачественные продукты), вызываются патогенными и условно-патогенными микроорганизмами. Патогенные микробы попадают извне, условно-патогенные в норме находятся в организме человека в небольшом количестве, сдерживаемые полезной микрофлорой.
Вирусные – чаще представлены ротавирусной и энтеровирусной кишечной инфекцией, путь передачи не отличается от пути передачи бактериальной инфекции плюс воздушно-капельное заражение. Больной даже через 0,5-1 месяц остается источником заражения для окружающих.
Протозойные – диагностируются редко, поражает человека при попадании в организм воды из водоемов, имеют длительный период течения.
Патогенетическая классификация:
Инфекция вызвана неустановленным возбудителем – до 70% случаев;
Возбудитель инфекции установлен – до 20% случаев;
Бактериальная дизентерия – до 10% случаев.
Симптомы кишечной инфекции
Поскольку возбудители патологии нечувствительны к воздействию желудочного сока, они проникают в кишечник и внедряются в эпителиальные клетки (шигелла, сальмонелла) или вытесняют представителей полезной микрофлоры (кишечная палочка, холерный вибрион). Часть возбудителей (золотистый стафилококк) выделяют свои токсины вне человеческого организма, находясь еще на продуктах питания, откуда они попадают в кишечник.
Все эти микроорганизмы вызывают воспаление энтероцитов – клеток слизистой оболочки кишечника, нарушение пищеварения. Основной симптом заболевания – это диарея, или понос, проявляющийся неоднократно. Остальные проявления различаются в клинической картине разных заболеваний.
Другие симптомы:
Тошнота и рвота;
Гипертермия в течение нескольких часов или дней;
Жажда;
Боль в животе;
Нарушения аппетита;
Урчание в животе, вздутие;
Потеря веса;
Слабость;
Примесь крови в фекалиях;
Водянистая консистенция стула.
Во всех случаях проявляется кишечный синдром и синдром общей интоксикации, протекающие с разной степенью интенсивности.
Виды и симптоматика кишечного синдрома:
Гастритический синдром – боль в желудке, тошнота и рвота после еды и питья, однократный, реже 2-4 кратный понос, вызывается вирусами или золотистым стафилококком;
Гастроэнтеритический синдром – боль в проекции желудка и вокруг пупка, рвота, частый кашицеобразный, далее водянистый стул со слизью и остатками пищи, имеет коричневый или зеленоватый цвет, резкий неприятный запах;
Гастроэнтероколитический синдром – рвота, частый жидкий стул с болезненной дефекацией, содержит слизь и кровь, характерен для сальмонеллеза;
Энтероколический синдром – сильные боли, частые позывы с чередующимся выделением слизи или жидкого кала, характерен для сальмонеллеза или дизентерии;
Колитический синдром – боли внизу живота, частые дефекации с выделением жидкого кала с кровью и слизью, ложные позывы (тенезмы), короткое облегчение после дефекации, характерен для дизентерии.
Инфекционно-токсический синдром проявляется различным набором симптомов, он ощущается еще до наступления признаков поражения кишечника.
Чаще всего больной ощущает следующие симптомы:
Слабость;
Головная боль;
Высокая температура тела;
Отсутствие аппетита;
Ломота в теле;
Головокружение.
Все эти признаки вызваны увеличением количества токсинов, возникающих в результате роста колонии возбудителя.
Температура при кишечной инфекции
Диапазон температурных значений при этой патологии зависит от вида возбудителя. Она может повышаться на несколько часов, или держаться в течение нескольких дней. Резкие колебания температуры возникают при присоединении осложнений. Часто такой симптом – это повод для госпитализации в стационар.
Гипертермия – это первый признак инфицирования пищеварительного тракта. Он появляется раньше других симптомов (боль в животе, понос). Диарея в некоторых случаях возникает на фоне нормализации температуры, уже после ее снижения до обычных значений. Рекомендуется для профилактики обезвоживания не допускать повышения температуры, снижая ее жаропонижающими средствами.
Рвота
Этот симптом не всегда проявляется часто, рвота может быть однократной, многократной, отсутствовать совсем. Ее запрещается купировать противорвотными средствами, так как при этом нарушается выведение токсинов из организма.
Улучшению состояния поможет обильное питье для восполнения потерянной жидкости и микроэлементов. При неукротимой рвоте требуется госпитализация, частое питье мелкими глотками, инфузионное введение солевых растворов.
Причины кишечной инфекции
Источник заражения – больной человек или носитель инфекции, выделяющий во внешнюю среду возбудителей с калом, мочой, рвотными массами. Он способен на выделение возбудителей в течение всего заболевания и спустя 2-4 недели после его окончания.
Пути заражения:
Орально-фекальный;
Бытовой;
Воздушно-капельный.
Возбудители попадают в пищеварительную систему через ротовую полость, то есть алиментарным путем.
Причины заражения:
Несоблюдение правил гигиены во время еды и при ее приготовлении;
Нарушение правил соседства при хранении продуктов и их термической обработки;
Контакт с предметами быта, зараженными больным;
Питье некипяченой воды или случайное заглатывание ее во время купания;
Длительное хранение не предназначенных для этого продуктов.
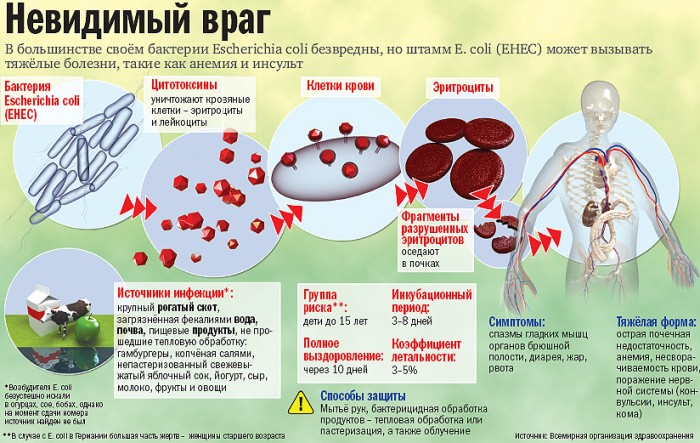
Связь между типом возбудителя кишечной инфекции и употребляемыми продуктами, обсемененными микробами:
Стафилококк – майонез, пудинг, заварной крем;
Холерный вибрион, кишечная палочка – некипяченая вода из зараженных водоемов, питье этой воды и мытье ею продуктов;
Клостридии – внутрибольничная инфекция;
Сальмонеллы – яйца и мясо птицы;
Иерсиния – мясо и молоко;
Парагемолитический вибрион – сырые и вареные морепродукты.
Вирусные инфекции передаются бытовым и воздушно-капельным путем, со слюной, через кожу, в рот и в кишечник. Это происходит при поцелуях, плевках, укусах. Наиболее восприимчивы к заражению дети, пожилые люди, лица, страдающие от алкоголизма, больные с патологиями ЖКТ.
Видео о причинах и симптомах распространенных кишечных инфекций:
Осложнения и последствия

Каждая патология инфицирования пищеварительного тракта протекает в острой форме, переход в хроническую патологию не происходит. Человек или излечивается полностью, или погибает от осложнений инфекционного процесса.
В первые 1-3 месяца после выздоровления у больного отмечаются расстройства пищеварения. Эти остаточные явления вызваны повреждением большого количества клеток слизистой оболочки пищеварительного тракта. Колики, эпизодический жидкий стул, метеоризм могут проявляться до тех пор, пока не восстановится структура кишечника. В течение этого времени требуется скрупулезное соблюдение правил гигиены
Кишечная инфекция опасна своими осложнениями:
Обезвоживание организма . Вследствие частого жидкого стула и рвоты организм теряет много жидкости и минеральных солей, что негативно влияет на обменные процессы. При потере более 10% жидкости наступает кома, с возможным летальным исходом.
Инфекционно -токсический шок. Возникает в начале заболевания из-за попадания в кровеносную систему большого количества токсинов, продуктов жизнедеятельности бактерий. Сопровождается высокой температурой.
Пневмония . Чаще возникает у детей, развивается на фоне частичного восполнения жидкости.
Острая почечная недостаточность .
При любой кишечной инфекции поражается слизистая оболочка пищеварительного тракта. Это состояние провоцирует расстройство пищеварения, рвоту и диарею.
Инфекция протекает в виде острой формы следующих заболеваний:
Гастрит – поражает слизистую желудка;
Энтерит – поражает слизистую тонкого кишечника;
Колит – поражает слизистую толстого кишечника;
Гастродуоденит – поражает слизистую желудка и 12-персной кишки;
Энтероколит – поражает слизистую всех отделов кишечника.
Лечение всех видов кишечной инфекции проходит по единому стандарту, локализация воспаления имеет значение для симптоматической терапии.
Какие анализы сдают на кишечную инфекцию?
Для определения стратегии лечения нужно знать, какие причины вызвали инфекцию пищеварительной системы, уточнить ее вид и возбудителя. Кроме этого, информация о возбудителе инфицирования может быть полезна для оценки эпидемической ситуации, осуществления срочных мер против распространения инфекции.
Для этого проводятся лабораторные исследования:
Экспресс-тест на ротавирусную инфекцию . Проводится путем погружения тест-полосок в каловую массу, оценка результатов выполняется через 10 минут.
Бактериологический посев . Фекалии и рвотные массы наносят на питательную среду, где через несколько дней вырастают колонии микроорганизмов. Их идентифицируют, выявляя возбудителей инфекции.
Серологические исследования: РА (реакция агглютинации), РПГА и РНГА (реакция прямой и непрямой гемагглютинации), ИФА (иммуноферментный анализ). Проводятся на основании анализа крови и выявления в нем антител к определенному возбудителю.
ПЦР, или метод полимеразной цепной реакции . Выявляет возбудителей на основании материала, взятого из кала, рвотных масс, из желудка в течение одних суток.
Присоединение признаков тяжелого поражения толстого кишечника – повод для проведения инструментального исследования пищеварительной системы: колоноскопии, ирригоскопии, ректороманоскопии. После выздоровления начинаются реабилитационные мероприятия.
Лечение кишечной инфекции

Основные направления терапии инфекционного заболевания – соблюдение диеты и профилактика обезвоживания. Для этого совершенно принимать лекарства, потому что организм человека может самостоятельно справиться с патогенной микрофлорой, так же, как он это делает при заражении ОРВИ. Важно выдержать время до момента выработки иммунитетом достаточного количества антител, способных уничтожить возбудителей инфекции.
Чтобы в это время поддержать организм, обеспечить его ресурсами для восстановления, достаточно много пить и составить оптимальный рацион питания. Обильное питье призвано компенсировать потерю жидкости, которая произошла из-за поноса и рвоты. Оптимальная диета способствует скорейшему восстановлению слизистой оболочки кишечника. При соблюдении этих условий иммунной системе человека достаточно 3-8 дней для полного купирования инфекции.
Регидратация – это восстановление потерянных организмом минеральных солей и жидкости, при дефиците которых невозможен обмен веществ.
Для успешной регидратации используют следующие средства:
Регидрон;
Гастролит;
Реосолан;
Гидровит;
Хумана Электролит;
Глюкосолан;
Цитраглюксолан;
Маратоник;
Орасан;
Регидрарь.
Эти препараты выпускаются в форме порошка для разведения чистой кипяченой или фильтрованной водой. При невозможности приобрести регидратационный раствор, его готовят самостоятельно.
Состав физиологического раствора – рекомендации ВОЗ:
Один литр воды;
Чайная ложка соли;
Столовая ложка сахара;
Чайная ложка соды пищевой.
Альтернатива приему регидратационных растворов – обильное питье чая, морса, компота, минеральной воды без газа, то есть употребление большого количества жидкости в течение дня. Каждый эпизод дефекации жидким стулом или рвоты компенсируется питьем 300-500 мл раствора для дегидратации. Их пьют медленно, по 4-6 столовых ложек каждые 5-15 минут. Для лучшего всасывания жидкости в кровь нужно пить теплый раствор, подогретый до температуры тела человека.
Важно своевременно начать мероприятия по компенсации обезвоживания, вызвать скорую медицинскую помощь при следующих симптомах:
Отсутствие мочеиспускания от 5-6 часов и более;
Сухость кожи, слизистых, языка;
Западание глазных яблок;
Понижение артериального давления;
Серый оттенок кожи.
В стационаре обезвоживание компенсируют внутривенной инфузией растворов солей. Особенно опасно появление обезвоживания у детей и пожилых пациентов, так как у них ухудшение жизненных параметров нарастает стремительно, может привести к летальному исходу.
Другие опасные симптомы инфекции кишечника, дающие основание для госпитализации:
Кровь в фекалиях;
Боль в животе;
Усиление рвоты на фоне прекращения поноса;
Скачки температуры;
Слабость;
Неукротимая рвота, не дающая возможности проводить профилактику обезвоживания;
Возраст менее года и старше 65 лет.
Важное терапевтическое средство – соблюдение диеты №4.
Ее основные правила:
В основе диеты лежат слизистые крупяные супы, некрепкий бульон, вареное нежирное мясо и рыба, каши на воде, омлет, сухари, постное печенье;
Запрещено есть копчености, консервы, использовать в блюдах специи и острые приправы, лук, чеснок, редис, пить молоко, алкоголь, газированные напитки, использовать в меню жирные продукты и жареные блюда;
Этой диете следует в течение 3-4 недель после стихания основных симптомов кишечного расстройства.
Полное восстановление функций пищеварительной системы происходит в течение 2,5-3 месяцев.
Основные лекарственные средства от кишечной инфекции

Фармацевтические группы препаратов, применяемые при лечении инфекций пищеварительного тракта:
Жаропонижающие обязательно имеют в своем составе Нимесулид, Ибупрофен, Парацетамол. Используют при необходимости, при температуре свыше 37,5°, так как ее подъем препятствует восстановлению потерянных солей и жидкости. К тому же, при высокой температуре с поверхности тела человека испаряется много жидкости, а это несет дополнительную нагрузку при обезвоживании.
Растворы для регидратации принимают в течение всего периода рвоты и жидкого стула для компенсации потери солей и жидкости.
Энтеросорбенты: активированный уголь, Полипефан, Энтеросгель, Лактофильтрум, Смекта, Полисорб. Препараты не обладают лечебным действием, но снижают интенсивность негативных симптомов, принимаются в течение всего периода проявления жидкого стула и рвоты.
Кишечные антисептики: Фуразолидон, Интерикс, Энтерофурил, Интестопан. Уничтожают патогенные микроорганизмы.
Пробиотики: Линекс, Бактисубтил, Энтерол. Помогают восстановить баланс кишечной микрофлоры.
Ферменты: Креон, Пазинорм, Микразим, Мезим. Способствуют перевариванию и усвоению пищи.
Антибактериальные средства назначают строго по показаниям, поскольку они могут уничтожить собственные колонии полезных лакто- и бифидобактерий (для ознакомления: какие антибиотики назначают при кишечных инфекциях?).
Обезболивающие средства при кишечной инфекции принимать нельзя, так как их действие маскирует появление болей и спазмов, указывающих на развитие серьезных осложнений.
Запрещается использование противорвотных средств (Церукал, Метоклопрамид) и препаратов, закрепляющих стул (Имодиум, Лоперамид), поскольку рвота и диарея – это защитная реакция организма, помогающая избавиться от токсинов. Если они будут скапливаться в организме, положение больного значительно ухудшится, быстрого выздоровления не произойдет.
Нужны ли антибиотики и когда?
Антибактериальные средства используются для терапии кишечной инфекции при следующих состояниях:
Холера;
Продолжительная диарея, сопровождающая лямблиоз;
Примесь крови в кале.
В остальных случаях лечение антибиотиками инфекционного поражения пищеварительной системы не требуется.
Группы антибактериальных препаратов, используемые при показаниях к применению:
Тетрациклины: Доксициклин, Тетрациклин;
Пенициллины: Ампициллин, Амоксициллин;
Цефалоспорины: Цефтриаксон, Цефалесин;
Фторхинолоны: Офлоксацин, Ципрофлоксацин, Ломефлоксацин.
Любые проявления кишечной инфекции требуют тщательной диагностики и консультации врача-инфекциониста.
Автор статьи: Данилова Татьяна Вячеславовна | Инфекционист
Образование:
в 2008 году получен диплом по специальности «Лечебное дело (Лечебно