Желудочно кишечное кровотечение клиника диагностика неотложная помощь
Желудочно-кишечные кровотечения. Неотложная помощь при желудочко-кишечных кровотечениях.Причины желудочно-кишечных кровотечений многочисленны и разнообразны. Классификация острых желудочно-кишечных кровотечений: Язвенные кровотечения. Неязвенные кровотечения: опухолевой природы, эрозивный геморрагический гастрит, из вен пищевода, механические повреждения слизистой, при системных заболеваниях крови, другие. Анамнез заболевания: возраст, какие лекарственные средства и продукты питания принимал (аспирин, НПВП, препараты железа, активированный уголь, шпинат). Общий статус: кожные покровы (бледность, пониженная температура тела, снижен тургор кожного покрова); сердечно-сосудистая система (частота пульса, АД), частота дыхания, признаки дегидратации, симптомы сопутствующих заболеваний (сосудистые звездочки, асцит). Наиболее частые причины желудочно-кишечных кровотечений
Рвотные массы и стул: количество, цвет (кофейной гущи для верхнего отдела ЖКТ), состав. Стул – цвет (черный – мелена, каштанового оттенка – гематохез, ярко красная кровь). Важным признаком желудочного кровотечения (наряду с общими симптомами острого малокровия является кровавая рвота. Кровавая рвота наступает обычно не сразу после начала кровотечения, а лишь при переполнении желудка кровью. При Листанном желудочном кровотечении выделение крови сопровождается рвотными движениями; в излившейся крови, как правило обнаруживаются остатки пищи; выделившаяся кровь обычно темного цвета (иногда темно-бурого), со сгустками. Однако при обильных кровотечениях кровь может быть и алого цвета, так как не успевает подвергнуться действию желудочного сока. Помимо рвоты, при желудочном кровотечении появляется (обычно на 2 сутки) черный стул, жидкий, кашицеобразный; клейкие испражнения со зловонным запахом. Трудно диагностировать кровотечение из двенадцатиперстной кишки, так как в этих случаях кровавая рвота обычно отсутствует. Дополнительные методы обследования при желудочко-кишечных кровотечениях.Пальцевое ректальное исследование – опухоль прямой кишки, геморрой, осложненный кровотечением, анальная трещина. В случае гематохезии проводят проктосигмоидо- или колоноскопию. Рентгенологические методы исследования при желудочко-кишечных кровотечениях: исследования с использованием бария при наличии или при подозрении на перфорацию полого органа ПРОТИВОПОКАЗАНЫ! ФГДС наиболее чувствительное и специфичное исследование для определения источника кровотечения из верхнего отдела ЖКТ; оно выявляет очевидный или потенциальный источник кровотечения более чем в 80% случаев. Степень тяжести кровотечения определяется по следующим критериям. Критерии степени тяжести кровотечения Неотложные меры при кровотечениях из органов ЖКТОбщая гемостатическая консервативная терапия. – Больному назначается строгий постельный режим, запрещается прием воды и пищи, на живот рекомендуется положить пузырь со льдом: следует знать, что сосудосуживающего эффекта пузырь со льдом не дает, но оказывает дисциплинирующее влияние на больного. Средства, обладающие гемостатическим и ангиопротективными свойствами: – Дицинон вводят в/в 2-4 мл 12,5% р-ра, затем через каждые 4-6 ч. по 2 мл. Можно вводить в/в капельно, добавляя к обычным растворам для инфузий. – 5% р-р эпсилон-аминокапроновой кислоты по 100 мл через каждые 4 часа; 5-10% р-р аскорбиновой кислоты по 1-2 мл в/в. – 10%раствор кальция хлорида до 50-60 мл/сутки в/в. – 1% или 0,3% р-ра викасола соответственно 1-2 и 3-5 мл. – Внутривенное введение Н2-блокаторов гистамина (ранитидина) по 50 мг 3-4 раза в сутки, фамотидин (квамател) по 20 мг 2 раза в сутки, ингибиторы протоновой помпы (омепрозол по 40 мг 1-2 раза в сутки). Остальные мероприятия по ведению и лечению этой группы больных находится в компетенции хирургов. Учебное видео – шоковый индекс Альговера, степени кровопотери и анемииСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. – Также рекомендуем “Кровь в моче – гематурия. Неотложная помощь при кровотечениях.” Оглавление темы “Неотложная помощь и тактика в терапии.”: 1. Носовое кровотечение. Кровохарканье, легочное кровотечение. 2. Желудочно-кишечные кровотечения. Неотложная помощь при желудочко-кишечных кровотечениях. 3. Кровь в моче – гематурия. Неотложная помощь при кровотечениях. 4. Боли в животе – острый живот. Из-за чего болит живот? 5. Абдоминальная боль. Причины абдоминальной боли. 6. Рвота. Виды рвоты и причины рвоты. 7. Неотложная помощь при остром животе. 8. Боль в грудной клетке. Почему болит за грудиной? 9. ЭКГ при болях в грудной клетке. Дифференциальная диагностика болей за грудиной. 10. Острые отравления. Диагностика острых отравлений. |
Источник
Желудочно-кишечное кровотечение – это истечение крови из эрозированных или поврежденных патологическим процессом кровеносных сосудов в просвет пищеварительных органов. В зависимости от степени кровопотери и локализации источника ровотечения может возникать рвота цвета «кофейной гущи», дегтеобразный стул (мелена), слабость, тахикардия, головокружение, бледность, холодный пот, обморочные состояния. Источник устанавливается с учетом данных ФГДС, энтероскопии, колоноскопии, ректороманоскопии, диагностической лапаротомии. Остановка кровотечения может производиться консервативным или хирургическим путем.
Общие сведения
Желудочно-кишечное кровотечение служит наиболее частым осложнением широкого круга острых или хронических заболеваний органов пищеварения, представляющим потенциальную опасность для жизни пациента. Источником кровотечения может являться любой отдел ЖКТ – пищевод, желудок, тонкий и толстый кишечник. По частоте встречаемости в абдоминальной хирургии желудочно-кишечное кровотечение стоит на пятом месте после острого аппендицита, холецистита, панкреатита и ущемленной грыжи.
Желудочно-кишечное кровотечение
Причины
На сегодняшний день описано более ста заболеваний, которые могут сопровождаться желудочно-кишечным кровотечением. Все геморрагии условно можно разделить на 4 группы: кровотечения при поражении ЖКТ, портальной гипертензии, повреждениях сосудов и заболеваниях крови.
Кровотечения, возникающие при поражениях ЖКТ, могут быть обусловлены язвенной болезнью желудка или язвенной болезнью 12п. кишки, эзофагитом, новообразованиями, дивертикулами, грыжей пищеводного отверстия диафрагмы, болезнью Крона, неспецифическим язвенным колитом, геморроем, анальной трещиной, гельминтозами, травмами, инородными телами и т. д. Кровотечения на фоне портальной гипертензии, как правило, возникают при хронических гепатитах и циррозах печени, тромбозе печеночных вен или системы воротной вены, констриктивном перикардите, сдавливании воротной вены опухолями или рубцами.
Кровотечения, развивающиеся в результате повреждения сосудов, этиологически и патогенетически могут быть связаны с варикозным расширением вен пищевода и желудка, узелковым периартериитом, системной красной волчанкой, склеродермией, ревматизмом, септическим эндокардитом, авитаминозом С, атеросклерозом, болезнью Рандю-Ослера, тромбозом мезентериальных сосудов и др.
Кровотечения нередко возникают при заболеваниях системы крови: гемофилии, острых и хронических лейкозах, геморрагических диатезах, авитаминозе К, гипопротромбинемии и пр. Факторами, непосредственно провоцирующими патологию, могут являться прием аспирина, НПВС, кортикостероидов, алкогольная интоксикация, рвота, контакт с химикатами, физическое напряжение, стресс и др.
Патогенез
Механизм возникновения желудочно-кишечного кровотечения может быть обусловлен нарушением целостности сосудов (при их эрозии, разрыве стенок, склеротических изменениях, эмболии, тромбозе, разрыве аневризм или варикозных узлов, повышенной проницаемости и хрупкости капилляров) либо изменениями в системе гемостаза (при тромбоцитопатии и тромбоцитопении, нарушениях системы свертывания крови). Нередко в механизм развития кровотечения вовлекается как сосудистый, так и гемостазиологический компонент.
Классификация
В зависимости от отдела пищеварительного тракта, являющегося источником геморрагии, различают кровотечения из верхних отделов (пищеводные, желудочные, дуоденальные) и нижних отделов ЖКТ (тонкокишечные, толстокишечные, геморроидальные). Истечение крови из верхних отделов пищеварительного тракта составляет 80-90%, из нижних – 10-20% случаев. В соответствии с этиопатогенетическим механизмом выделяют язвенные и неязвенные желудочно-кишечные геморрагии.
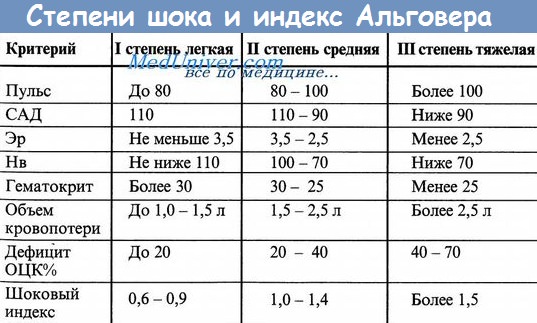
По длительности различают острые и хронические кровотечения; по выраженности клинических признаков – явные и скрытые; по количеству эпизодов – однократные и рецидивирующие. По тяжести кровопотери существует три степени кровотечений. Легкая степень характеризуется ЧСС – 80 в мин., систолическим АД – не ниже 110 мм рт. ст., удовлетворительным состоянием, сохранностью сознания, легким головокружением, нормальным диурезом. Показатели крови: Er – выше 3,5х1012/л, Hb – выше 100 г/л, Ht – более 30%; дефицит ОЦК – не более 20%.
При кровотечении средней тяжести ЧСС составляет 100 уд в мин., систолическое давление – от 110 до 100 мм рт. ст., сознание сохранено, кожные покровы бледные, покрыты холодным потом, диурез умеренно снижен. В крови определяется снижение количества Er до 2,5х1012/л, Hb – до 100-80 г/л, Ht – до 30-25%. Дефицит ОЦК равен 20-30%. О тяжелой степени следует думать при ЧСС более 100 уд. в мин. слабого наполнения и напряжения, систолическом АД менее 100 мм рт. ст., заторможенности пациента, адинамии, резкой бледности, олигурии или анурии. Количество эритроцитов в крови менее 2,5х1012/л, уровень Hb – ниже 80 г/л, Ht – менее 25% при дефиците ОЦК от 30% и выше. Кровотечение с массивной кровопотерей называют профузным.
Симптомы
Клиника желудочно-кишечного кровотечения манифестирует с симптомов кровопотери, зависящих от интенсивности геморрагии. Состояние сопровождается слабостью, головокружением, бедностью кожи, потливостью, шумом в ушах, тахикардией, артериальной гипотонией, спутанностью сознания, иногда – обмороками. При поражении верхних отделов ЖКТ появляется кровавая рвота (гематомезис), имеющая вид «кофейной гущи», что объясняется контактом крови с соляной кислотой. При профузном желудочно-кишечном кровотечении рвотные массы имеют алый или темно-красный цвет.
Другим характерным признаком острых геморрагий из ЖКТ служит дегтеобразный стул (мелена). Наличие в испражнениях сгустков или прожилок алой крови свидетельствует о кровотечении из ободочной, прямой кишки или анального канала. Симптомы геморрагии сочетаются с признаками основного заболевания. При этом могут отмечаться боли в различных отделах ЖКТ, асцит, симптомы интоксикации, тошнота, дисфагия, отрыжка и т. д. Скрытое кровотечение может быть выявлено только на основании лабораторных признаков – анемии и положительной реакции кала на скрытую кровь.
Диагностика
Обследование пациента осуществляется абдоминальным хирургом, начинается с тщательного выяснения анамнеза, оценки характера рвотных масс и испражнений, проведения пальцевого ректального исследования. Обращают внимание на окраску кожных покровов: наличие на коже телеангиэктазий, петехий и гематом может свидетельствовать о геморрагическом диатезе; желтушность кожи – о неблагополучии в гепатобилиарной системе или варикозном расширении вен пищевода. Пальпация живота проводится осторожно, во избежание усиления желудочно-кишечного кровотечения.
Из лабораторных показателей проводится подсчет эритроцитов, гемоглобина, гематокритного числа, тромбоцитов; исследование коагулограммы, определение уровня креатинина, мочевины, печеночных проб. В зависимости от подозреваемого источника геморрагии в диагностике могут применяться различные рентгенологические методы: рентгенография пищевода, рентгенография желудка, ирригоскопия, ангиография мезентериальных сосудов, целиакография. Наиболее быстрым и точным методом обследования ЖКТ является эндоскопия (эзофагоскопия, гастроскопия, колоноскопия), позволяющая обнаружить даже поверхностные дефекты слизистой и непосредственный источник желудочно-кишечного кровотечения.
Для подтверждения кровотечения и выявления его точной локализации используются радиоизотопные исследования (сцинтиграфия ЖКТ с мечеными эритроцитами, динамическая сцинтиграфия пищевода и желудка, статическая сцинтиграфия кишечника и др.), МСКТ органов брюшной полости. Патологию необходимо дифференцировать от легочных и носоглоточных кровотечений, для чего используют рентгенологическое и эндоскопическое обследование бронхов и носоглотки.
Лечение желудочно-кишечных кровотечений
Пациенты подлежат немедленной госпитализации в хирургическое отделение. После уточнения локализации, причин и интенсивности кровотечения определяется лечебная тактика. При массивной кровопотере проводится гемотрансфузионная, инфузионная и гемостатическая терапия. Консервативная тактика является обоснованной в случае геморрагии, развившейся на почве нарушения гемостаза; наличия тяжелых интеркуррентных заболеваний (сердечной недостаточности, пороков сердца и др.), неоперабельных раковых процессов, тяжелого лейкоза.
При кровотечении из варикозно расширенных вен пищевода может проводиться его эндоскопическая остановка путем лигирования или склерозирования измененных сосудов. По показаниям прибегают к эндоскопической остановке гастродуоденального кровотечения, колоноскопии с электрокоагуляцией или обкалыванием кровоточащих сосудов. В ряде случаев требуется хирургическая остановка желудочно-кишечного кровотечения.
Так, при язве желудка производится прошивание кровоточащего дефекта или экономная резекция желудка. При язве 12-перстной кишки, осложненной кровотечением, прошивание язвы дополняют стволовой ваготомией и пилоропластикой либо антрумэктомией. Если кровотечение вызвано неспецифическим язвенным колитом, производят субтотальную резекцию толстой кишки с наложением илео- и сигмостомы.
Прогноз и профилактика
Прогноз при желудочно-кишечных кровотечениях зависит от причин, степени кровопотери и общесоматического фона (возраста пациента, сопутствующих заболеваний). Риск неблагоприятного исхода всегда крайне высок. Профилактика заключается в предупреждении и своевременном лечении заболеваний, которые могут стать причиной геморрагии.
Источник
Этиология
Выделены основные причины кровотечений из верхних отделов ЖКТ и ихотносительная частота в общей структуре (табл. 11-3).
Таблица 11 -3. Основные причины кровотечений из верхних отделов ЖКТ
Язвенная болезнь 46-56
Эррозии желудка и двенадцатиперстной кишки 16-20
Варикозное расширение вен пищевода 9-12
Эрозивный ээофагит и пептическая язва пищевода 4-7
Синдром Мэллори-Вейса 4-4,5
Опухоли пищевода и желудка 3-5
Другие причины 4-5
Факторы риска кровотечений в результате язвенной болезни и эрозий желудка и двенадцатиперстной кишки – пожилой возраст, а также приём НПВП. Кровотечения, возникшие из-за варикозного расширения вен пищевода, отмечают чаще всего у больных с циррозом печени, но подобные симптомы могут быть и при других заболеваниях, сопровождающихся синдромом портальной гипертензии. В отдельных случаях кровотечения из верхних отделов ЖКТ могут вызывать ангиодисмлазия сосудов желудка (болезнь Вебера-Ослера-Рандю), разрыв аневризмы аорты в просвет двенадцатиперстной кишки, туберкулёз или сифилис желудка,
гипертрофический полиаденоматозный гастрит (болезнь Менетрие), инородные тела желудка, опухоли поджелудочной железы (вирсунгоррагия), повреждения жёлчных протоков или разрыв сосудистых образований печени, нарушения (свертываемости крови и другие причины.
Основные клинические признаки кровотечений из верхних отделов ЖКТ (прямые симптомы) – рвота с кровью ичёрный дёгтеобразный стул. Рвота с кровью обычно возникает при значительной по объему кровопотере и, как правило, всегда ассоциируетсяс меленойАртериальное пищеводное кровотечение характеризуетсярвотой с примесью неизменённой крови, кровотечение из варикознорасширенныхвен пищеводанередко бывает профузным ипроявляетсярвотойс кровью темно-вишнёвого цвета. При желудочном кровотечении ирезультате взаимодействия гемоглобина с соляной кислотой рвотные массы имеют вид кофейнойгущи.
К общим симптомам (непрямым симптомам) кровотечений из верхних отделов ЖКТ относят общую слабость, головокружение, ощущение потемнения в глазах, одышку, сердцебиение. В ряде случаев непрямые симптомы желудочно-кишечных кровотечений могут предшествовать возникновению мелены и рвоты с кровь или выступать на передний план в клинической картине заболевания. О тяжести желудочно-кишечного кровотечения в первые часы его развития судят по изменениям АД, выраженности тахикардии, дефициту объёма циркулиру- ющей крови (ОЦК). Необходимо помнить, что снижение содержания гемоглобина, обусловленное гемодилюцией, можно выявить лишь через несколько часов после начала кровотечения. Для оценки дефицита ОЦК используют расчёт шокового индекса (ШИ) по методу Альговера: ШИ – частное от деления частоты пульса на величинусистолического давления. При показателях ШИ, равных 1, дефицит ОЦК составляет 30%, приШИ2 – 70%. В зависимости от объёма кровопотери и дефицита ОЦК выделяют III степени тяжести острого желудочно-кишечного кроиотечепия.
1 степень – кровопотеря 1-1,5 л ОЦК менее 20, 2 степень -1,5-2,5 (ОЦК от 20 до 40) и 3 степень -более 2,5 л (ОЦК более 40)
В диагностике кровотечений из верхних отделов ЖКТ и выяснении их причины помогает тщательный сбор анамнеза для обнаружения язвенной болезни в прошлом, приёма НПВП или антикоагулянтов, злоупотребления алкоголем, при- знаков, характерных для цирроза печени (асцит, пальмарная эритема, гепато- и ( пленомегалия) или других заболеваний (телеангиоэктазии на коже и слизистых
при синдроме Вебера-Ослера-Рандю).
Лабораторные исследования При обследовании больных с подозрением на гастроинтестинальное кровоте-чение осуществляют динамический контроль лабораторных показателей (гема-токрит, содержание гемоглобина, эритроцитов и тромбоцитов, концентрация протромбина, фибриногена, и других показателей), обязательно определяют группукрови и резус-фактор, проводят комплексное инструментальное обследование дляустановления места кровотечения.
Инструментальные исследованияЕсли у больного рвота с кровью и мелена, прежде всего выполняют экстренную эфагогастродуоденоскопию. Обнаружение примеси крови в промывных водах привведении назогастрального зонда подтверждает кровотечение. Эндоскопическое исследование даёт возможность верифицировать источниккровотечения в верхних отделах ЖКТ в 90% случаев. В зависимости от эндоскопи-ческой картины у больных язвенной болезнью выделяют активное (тип Forrest la или Ib) и состоявшееся (тип Forrest II или III) кровотечениеЭндоскопические изменения позволяют судить также и о риске ранних рецидивом
кровотечения Общие принципы лечения больных с острыми кровотечениями из верхних отделов ЖКТ – немедленная госпитализация больного в хирургическое отделение, максимально быстроевосстановление ОЦК с помощью введения внутривенного катетера и последующей массивной инфуз. терапии, проведение гемостатической терапии,свекжезамороженной плазмы и тромбоцитарнойМАССЫ при наличии нарушений свертываемостикрови. Гемотрансфузии проводят пришоке,в также припадении конц-ии гемоглобина ниже 100 г/л. При клинической картинешока добавляют еще4ДОЗЫ крови, а в случае возобновления
кровотечения после первоначальной остановки ещё2 ДОЗЫ.
При лечении кровотечений из верхних отделов ЖКТ показано применение Н2 блокаторов и ингибиторов протонной помпыв связи с их способностью повы-шать уровень интрагастрального рН. Ранитидин вводят капельно или струйно по 50 мг (фамотидин – по 20 мг) каждые 6-8 ч, омепразол – внутривенно капельнопо 40 мг/сут. Транексамовую кислоту назначают внутривенно в дозе 10-15 мг на 1 кг массы тела. Секретин вводят внутривенно капельно в изотоническом растворе натрия хлорида или 5% растворе фруктозы в дозе 800 ЕД (или 12 ЕД на 1 кг массы тела в сутки). Препарат способствует остановке кровоте- чения в 80-95% случаев. Соматостатин вводят с помощью непрерывной инфузии в дозе 250мкг/ч. Продолжительность применения секретина* и соматостатина должна составлять не менее 48 ч. Обнаружение при эндоскопическом исследовании признаков активного язвен-
ного кровотечения – показание к применению эндоскопических методов остановки кровотечения.
Наиболее популярны термоактивные способы эндоскопической остановки кровотечеяия, основанные на том, что воздействие высокой температуры приводит ккоагуляции белков тканей, уменьшению просвета сосудов и уменьшению кровотока.
К таким методам относят лазеротерапию, мультиполярную электрокоагуляцию и гермокоагуляцию. Для остановки кровотечения применяют также инъекционное введение в область язвы склерозирующих и сосудосуживающих препаратов (раствор адреналина* полидоканола и другие лекарственные средства). Методом выбора при эндоскопическом лечении язвенных кровотечений в настоящее время считают электрокоагуляцию, термокоагуляцию, инъекционную склеротерапию, а такжекомбинированное применение термокоагуляции и инъекционной склеротерапии.
Для остановки кровотечения при варикозном расширении вен пищевода применяют сосудосуживающие препараты (вазопрессин, терлипрессин, соматостатин, октреотид). Вазопрессин вначале вводят внутривенно в течение 20 мин в дозе 20 ЕД на 100 мл 5% раствора глюкозы, после чего переходят на медленное введение препарата в течение 4-24 ч со скоростью 20 ЕД в час до полной остановки кровотечения. Сочетание вазопрессина с глицерил-тринитратом позволяет уменьшить выраженность системных побочных эффектов вазопрессина.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник