Желудочно кишечное кровотечение ситуационная задача



Мы поможем в написании ваших работ!

Мы поможем в написании ваших работ!

Мы поможем в написании ваших работ!
ЗНАЕТЕ ЛИ ВЫ?
1. ЯБЖ. Язва желудка, осложненная кровотечением. Средняя степень кровопотери.
2. Общий анализ крови (тромбоциты, гематокрит), общий анализ мочи, биохимический анализ крови (глюкоза, мочевина, креатинин, общий белок, билирубин, К+, Na+, АСТ, АЛТ), время свертывания, длительность кровоточивости, группа крови, резус-фактор, коагулограмма. ФГДС, рентгенография ОГК, ЭКГ, консультация терапевта.
3. У данного больного продолжающееся кровотечение из язвы. Показана экстренная операция. Больного из приемного отделения транспортировать в операционную. Установить катетеры в центральную вену, мочевой пузырь, поставить зонд в желудок. Проводить инфузионно-трансфузионную терапию, переливать эритроцитарную массу с заместительной целью, свежезамороженную плазму с гемостатической целью. Одновременно выполнять оперативное вмешательство и остановить кровотечение.
4. Больному показана экстренная операция: резекция желудка (пациент среднего возраста, с наследственной предрасположенностью и средней степенью кровопотери, без сопутствующей тяжелой патологии и с длительным язвенным анамнезом).
СИТУАЦИОННАЯ ЗАДАЧА №4
Больной И., 54 лет, лет поступил в приемное отделение с жалобами на слабость, головокружение, сердцебиение, многократную рвоту типа “кофейной гущи”, черный жидкий стул. Считает себя больным в течение суток, когда впервые появились вышеуказанные жалобы. Больной страдает язвенной болезнью желудка, последние 2 года к врачам не обращался. Наследственность не отягощена. Объективно: Кожные покровы бледноватые. В легких везикулярное дыхание. Тоны сердца приглушены. АД 110/65 мм рт ст, Ps 98/мин. Язык влажный, обложен налетом. Живот не вздут, при пальпации умеренно болезненный в эпигастрии. Симптомы раздражения брюшины отрицательные. При пальцевом исследовании прямой кишки – сфинктер в тонусе, на перчатке кал дегтеобразного цвета.
1. Сформулируйте предварительный диагноз.
2. Перечислите заболевания, которые могут быть причиной кровотечения из верхних отделов желудочно-кишечного тракта.
3. Какой метод исследования следует применить у больного для выявления источника кровотечения и состояния гемостаза?
4. Охарактеризуйте степени тяжести кровопотери.
5. Определите хирургическую тактику в зависимости от состояния гемостаза.
АЛГОРИТМ РЕШЕНИЯ СИТУАЦИОННОЙ ЗАДАЧИ №4
1. Язвенная болезнь желудка или 12-перстной кишки, осложненная кровотечением?
2. Эрозивный гастрит, дуоденит, эзофагит, опухоли пищевода, желудка и ДПК, разрывы склерозированных сосудов пищевода, желудка и ДПК, туберкулез, сифилис пищевода, желудка. Кровотечение из варикозно-расширенных вен пищевода, язвы пищевода, дивертикулы, инородные тела. Кисты поджелудочной железы, гемобилия, опухоли желчного пузыря и поджелудочной железы. Болезни крови: геморрагический диатез (б. Шенлейн-Геноха), тромбоцитопения (Верльгофа), полицитемия, гемофилия.
3. Фиброгастродуоденоскопия.
4. – Легкая степень: гемоглобин более 100г/л, гематокрит более 30%, эритроциты более 3.5х10х12, ЧСС менее 100/мин, АД сист. более 100, дефицит ОЦК до 20%.
– Средняя степень: гемоглобин 80-90г/л, гематокрит 25-30%, эритроциты 2,5- 3.5х10х12, ЧСС 100-120/мин, АД сист. 90-100, дефицит ОЦК до 30%.
– Тяжелая степень: гемоглобин менее 80г/л, гематокрит менее 25%, эритроциты менее 2,0х10х12, ЧСС более 120/мин, АД сист. до 90, дефицит ОЦК более 30%.
5. При продолжающемся кровотечении (Форрест 1А,1В), рецидиве кровотечения – экстренная операция. В случае сосояния неустойчивого гемостаза- высокий риск развития рецидива кровотечения, (Форрест 1IА,1IВ)- динамическое наблюдение, консервативная гемостатическая терапия, противоязвенная терапия. При устойчивом гемостазе – консервативная терапия, противоязвенная терапия.
СИТУАЦИОННАЯ ЗАДАЧА №5
Больной Р. 21 год, поступил в приемное отделение с жалобами на интенсивные боли по всему животу, тошноту, рвоту. Болен в течение 12 ч, когда после приема пищи возникла “кинжальная боль” в эпигастрии. В прошлом году впервые выявлена язвенная болезнь ДПК. Объективно: общее состояние тяжелое. Кожные покровы бледные. В легких везикулярное дыхание. Тоны сердца приглушены. АД 100/70 мм рт ст, Ps 110/мин. Язык сухой, обложен налетом. Живот вздут, при пальпации положительные симптомы раздражения брюшины (Щеткина-Блюмберга, Воскресенского) по всему животу. Перистальтика отсутствует.
1. Сформулируйте предварительный диагноз.
2. Перечислите виды перфорации.
3. Какие специальные методы исследования необходимо выполнить больному и в какой последовательности с учетом возможных вариантов перфорации язвы. Ожидаемые результаты.
4. Определите лечебную тактику в отношении данного больного.
АЛГОРИТМ РЕШЕНИЯ СИТУАЦИОННОЙ ЗАДАЧИ №5
1. Язвенная болезнь 12-перстной кишки, осложненная перфорацией. Распространенный перитонит.
2. 1)В свободную брюшную полость; 2) прикрытая; 3)в местах, лишенных брюшинного покрова – малая и большая кривизна желудка, нисходящий отдел ДПК; 4) в сальниковую сумку – язва задней стенки ДПК.
3. -УЗИ органов брюшной полости (для исключения другой патологии внутренних органов, наличие свободной жидкости в бр полости- перитонит),
-Обзорная рентгенография органов брюшной полости (с целью выявления газа под куполом диафрагмы),
-ФГДС (позволяет определить наличие язвы, размер, локализацию, характер, перфоративное отверстие).
4. Больному показана экстренная операция – ушивание перфоративного отверстия. Санация и дренирование брюшной полости.
СИТУАЦИОННАЯ ЗАДАЧА №6
Больной Р. 41 год, поступил в приемное отделение с жалобами на интенсивные боли по всему животу, тошноту, рвоту типа “кофейной гущи”, слабость, головокружение. Болен в течение 8 ч, когда после приема пищи возникла “кинжальная боль” в эпигастрии. Несколько лет страдает язвенной болезнью 12-перстной кишки. Объективно: общее состояние тяжелое. Кожные покровы бледные. В легких везикулярное дыхание. Тоны сердца приглушены. АД 100/70 мм рт ст, Ps 110/мин. Язык сухой, обложен налетом. Живот вздут, при пальпации положительные симптомы раздражения брюшины (Щеткина-Блюмберга, Воскресенского) по правому боковому каналу. При пальцевом исследовании прямой кишки – сфинктер в тонусе, на перчатке кал дегтеобразного цвета
1. Сформулируйте предварительный диагноз.
2. Какими методами исследования можно подтвердить диагноз? Ожидаемые результаты.
3. Назовите периоды клинического течения перфоративной язвы.
4. Назовите способы хирургического лечения перфоративной язвы.
5. Обоснуйте целесообразный объем операции у данного больного.
АЛГОРИТМ РЕШЕНИЯ СИТУАЦИОННОЙ ЗАДАЧИ №6
1. Язвенная болезнь12-перстной кишки, осложненная перфорацией и кровотечением. Диффузный перитонит.
2. Обзорная рентгенография брюшной полости- газ под куполом диафрагмы. ФГДС- язвенный дефект,перфоративное отверстие, кровотечение из краев язвы.
3. 1) Шок – до 6 часов с момента перфорации; 2)период мнимого благополучия – до 12 часов; 3)разлитой перитонит более 12 часов.
4. Ушивание перфоративного отверстия показано при наличии разлитого перитонита, у больных молодого возраста, или пожилого с наличием тяжелой сопутствующей патологии, резекция желудка показана при перфорации каллезной язвы у лиц с длительным язвенным анамнезом и частыми рецидивами, при сочетании с другими осложнениями язвенной болезни, при повторной перфорации.
5. Больному показана резекция желудка, т.к. имеются два осложнения (перфорация и кровотечение) и длительный язвенный анамнез.
СИТУАЦИОННАЯ ЗАДАЧА №7
Больной О. 25 лет поступил в приемное отделение с жалобами на интенсивные боли в эпигастрии, с иррадиацией в спину, тошноту, однократную рвоту. После ужина возникла “кинжальная боль” в эпигастрии. В течение нескольких лет страдает язвенной болезнью 12-перстной кишки. Объективно: общее состояние средней степени тяжести. Кожные покровы бледные. В легких везикулярное дыхание. Тоны сердца приглушены. АД 110/70 мм рт ст, Ps 85/мин. Язык суховат, обложен налетом. Живот доскообразно напряжен, резко болезненный в эпигастрии. Симптомы раздражения брюшины (Щеткина-Блюмберга, Воскресенского) положительные в эпигастрии.
1. Сформулируйте предварительный диагноз.
2. С какими заболеваниями необходимо провести дифференциальную диагностику.
3. Перечислите специальные методы исследования, которые необходимо провести данному больному.
4. Определите лечебную тактику в отношении данного больного и укажите наиболее целесообразный объем операции.
Источник
Больной, 35 лет, поступил в хирургическое
отделение в экстренном порядке с жалобами
на постоянные боли в эпигастральной
области. В анамнезе язвенная болезнь
желудка, по поводу чего проводилась
консервативная терапия. В приемном
отделении у больного возникла обильная
рвота алой кровью, появились жалобы на
головокружение, общую слабость, ощущение
нехватки воздуха. Объективно: кожные
покровы бледные, влажные. Дыхание
везикулярное. Тоны сердца ясные,
ритмичные, над верхушкой сердца
выслушивается систолический шум. АД –
100 и 60 мм.рт. ст., пульс – 110 уд. в 1 мин.
Живот болезненный в эпигастральной
области. Нв- 81 гл, Ht
– 0,28,эр.- 2,6 х 10. В условиях операционной
выполнено экстренное эндоскопическое
исследование. В желудке большое количество
свежей крови. Установите диагноз. План
лечения?
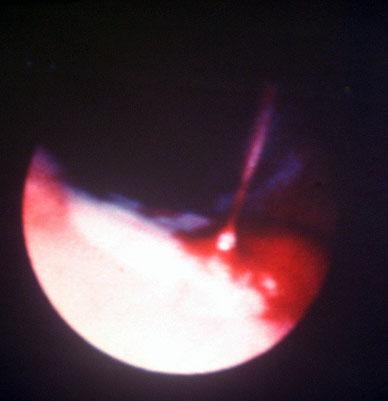
Рис. 84. Эзофагогастрограмма.
Ответ: Язвенная болезнь желудка,
продолжающееся кровотечение.
Показано проведение попытки эндоскопического
гемостаза (инъекция 3% раствора
этоксисклерола) с целью проведения
предоперационной подготовки. При
неэффективности эндоскопического
гемостаза показана экстренная операция
– лапаротомия, гастротомия с прошиванием
кровоточащей язвы.
Ситуационная задача №2
Больной 38 лет, с жалобами на рвоту
кофейной гущей, боли в эпигастраной
области. Изх анамнеза: язвенная болезнь
желудка в течение 8 лет. Пациенту выполнено
ФГДС. Установлен диагноз: Кровоточащая
язва желудка. Стадия кровотечения FIIB.
Кровотечение скрытое, подтверждено
реакцией Грегерсена. Состояние пациента
средней тяжести. Какая тактика лечения?
Ответ: Отсроченное оперативное
вмешательство.
Демонстрационный материал
УЗИ органов брюшной полости.
ЭГДС.
Лапароскопия.
Спиральная и магнитно-резонансная
компьютерная томография.Учебные видео- и DVD-фильмы.
Посещение диагностических кабинетов.
Тема № 21. Синдром желудочно-кишечного кровотечения неязвенной этиологии
Желудочные кровотечения неязвенного
происхождения могут быть связаны с
раком желудка, полипами, геморрагическим
гастритом, острыми стрессовыми язвами,
артериовенозной мальформацией, синдромом
Маллори-Вейса и другими причинами.
Кровотечения из нижнего отдела
пищеварительного тракта развиваются
при геморрое, злокачественных опухолях
ободочной и прямой кишки, дивертикулезе
толстой кишки, неспецифическом язвенном
колите, опухолях тонкой кишки и ряде
редких заболеваний, приводящих к развитию
кровотечения (полипы ободочной кишки,
туберкулез и сифилис толстой кишки,
дивертикул Меккеля). Особую группу
патологических состояний, являющихся
относительно частой причиной острых
желудочно-кишечных кровотечений
составляют болезни крови и кровеносных
сосудов и другие системные заболевания
(болезни Верльгофа, Шенлейна-Геноха,
лейкозы, атеросклероз, гипертоническая
болезнь, лимфогранулематоз). Следует
выделить еще одну группу заболеваний
органов, располагающихся вблизи
пищеварительного тракта, приводящих к
появлению крови в его просвете. Это
разрывы аневризм аорты, селезеночной
артерии, артерий желудка и кишечника;
гемобилия после закрытой или открытой
травмы печени, вследствие аррозии
сосудов печени при ее абсцессах; гнойный
панкреатит, осложнившийся образованием
желудочной фистулы и аррозией сосудов
желудка или селезенки.
Патогенетический принцип систематизации
острых желудочно-кишечных кровотечений
является основным и ведущим. Поэтому
выделяют две основные группы: язвенные
и неязвенные геморрагии. В количественном
отношении обе эти группы являются почти
равнозначными.
Неязвенные острые желудочно-кишечные
кровотечения очень разнообразны по
своему происхождению. Выделяют следующие
патогенетические группы кровотечений::
острые желудочно-кишечные кровотечения
опухолевой этиологии, кровотечения при
эрозивном геморрагическом гастрите,
кровотечения из вен пищевода при
портальной гипертензии, кровотечения
при геморрое, эрозивные кровотечения
из пищеварительного тракта, кровотечения
при гипертонической болезни и
атеросклерозе, кровотечения при
дивертикулах пищеварительного
тракта, кровотечения при системных
заболеваниях крови, кровотечения при
инфекционных заболеваниях, кровотечения
при интоксикациях, кровотечения при
механических повреждениях слизистых
оболочек пищеварительного тракта и
других более редких заболеваниях
(болезнь Рандю – Ослера, разрыв аневризмы
аорты, гломусная опухоль, гемобилия,
коагулопатия потребления и острый
фибринолиз, химический ожог пищевода).
Локализация источника
кровотечения, так же как и его причина,
имеют важное практическое значение при
диагностике и лечении острых
желудочно-кишечных кровотечений. При
выборе тактики хирург должен придавать
важное значение не только происхождению,
но и локализации источника кровотечения.
Объединение заболеваний
по локализации имеет важное практическое
значение при проведении дифференциального
диагноза, а также при выборе тактики
хирурга, особенно при определении
показаний к экстренному хирургическому
вмешательству.
Острые желудочно-кишечные кровотечения
следует дифференцировать с кровотечениями
из дыхательных путей, поскольку последние
могут симулировать острые желудочно-кишечные
кровотечения. Кровотечения из дыхательных
путей возникают при повреждении слизистой
оболочки, гипертонической болезни,
заболеваниях крови, новообразованиях,
кавернозном туберкулезе, абсцессах
легких и бронхоэктазиях.
Острые кровотечения из
тонкой кишки развиваются при: раке,
тромбозе мезентериальных сосудов,
острой язве, язвенном энтероколите,
забрюшинной лимфосаркоме, болезни
Рандю—Ослера, а также при дивертикуле
Меккеля, полипозе, сыпном и брюшном
тифе, холере, инвагинации, доброкачественных
новообразованиях, глистной инвазии,
заболеваниях крови.
Острые кровотечения из
толстой кишки возникают при: при раке,
колите, полипозе, дизентерии, дивертикуле,
острой язве, холере, туберкулезе,
инвагинации, тромбозе мезентериальных
сосудов.
Острые кровотечения из
прямой кишки и анального канала
наблюдают при: геморрое, раке, анальных
трещинах, повреждениях прямой кишки,
полипе, выпадении прямой кишки,
специфических и неспецифических язвах,
проктите, остром и хроническом
парапроктите, после биопсии.
В тактике лечения острых желудочно-кишечных
кровотечений большое значение имеет
степень кровопотери, определяющая
состояние больного.
Для определения степени кровопотери
необходимо использовать: 1) сведения,
полученные от больного, его родственников,
окружающих и медицинских работников
о количестве потерянной крови, исчисляемом
в различных объемных единицах (литрами,
стаканами, тазами и т. д.); 2) данные
осмотра: окраска кожи и слизистых,
частота дыхания, пульса и уровень АД
и ЦВД; 3) относительные показатели
клинического анализа крови (количество
эритроцитов, гемоглобина, величина
цветного показателя); 4) уровень
гематокритного числа, размеры удельного
веса крови и плазмы.
В зависимости от интенсивности
кровотечения следует делить на явные,
проявляющиеся кровавой рвотой или
дегтеобразным стулом, и скрытые—
оккультные кровотечения, которые можно
определить лишь с помощью реакции
Грегерсена. Явные геморрагии могут
быть острыми и хроническими, впервые
возникшими и повторными. Острые
желудочно-кишечные кровотечения бывают
однократными и многократными
(рецидивирующими). Последний тип
кровотечений представляет наибольшую
опасность для жизни пациента.
Повторные острые
желудочно-кишечные кровотечения,
возникающие на фоне нормоволемии
через значительный промежуток времени
после первого эпизода геморрагии, обычно
ничем не отличаются от впервые
появившегося кровотечения. Кровотечения,
рецидивирующие в течение короткого
времени, исчисляемого часами и даже
минутами, вызывают тяжелые изменения
в системе гомеостаза и являются
чрезвычайно опасными.
Принято выделять три степени
кровопотери: легкую, среднюю и тяжелую.
Легкая степень кровопотери: количество
эритроцитов выше 3500000, уровень
гемоглобина больше 60 ед., гематокритное
число выше 30%, частота пульса до 80 в 1
мин, артериальное давление выше 110
мм рт. ст.
Средняя степень кровопотери:
количество эритроцитов в пределах
250000—3500000, уровень гемоглобина от 50 до
60 ед., гематокритное число от 25 до 30%,
частота пульса от 80 до 100 в 1 мин,
систолическое артериальное давление
от 100 до 110 мм рт. ст.
Тяжелая степень кровопотери: количество
эритроцитов меньше 2500000, уровень
гемоглобина ниже 50 ед., гематокритное
число ниже 25%, частота пульса выше 100 в
1 мин, систолическое артериальное
давление ниже 100 мм рт. ст.
Диагностический алгоритм при неязвенных
желудочно-кишечных кровотечениях
включает:
фиброгастродуоденоскопию;
рентгеноскопию верхних отделов
желудочно-кишечного тракта;введение назогастрального зонда;
ангиографию;
радиоизотопное сканирование.
Показания к операции:
Продолжающееся кровотечение в момент
поступления, неэффективность
консервативного лечения;Профузное кровотечение, особенно при
наличии гипотензии. Оперативное лечение
показано:
– при продолжающемся кровотечении,
несмотря на повторные гемотрансфузии;
– при наличии тяжелых синдромов, течение
которых может ухудшиться (например, при
синдроме коронарной недостаточности
или синдроме сосудисто-мозговой
недостаточности);
Рецидив кровотечения;
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
+Î*?R°ð£|y[Ò³gÙÇóúés/{¤Ó íu+øóF¾ß?N¿þúõË#1ëwk
Ùenfi¼íÌ[t|jZͤ©.nºÍ½j7ÌmÃØdÏdöájÓæíðÅ©Tà*æÞͲª`Æ篷É`
el¸º¹ôIb¸ôIêxÓéó,*PôIzuKº?nÝÃbåý&õazTópuÏûôó÷9äG
HËtä?ßeQ¦],¬Ù³î7kßýã©v$¦Ø?Ä·Ó÷ÅFNoQ®ÇÜN’1`LbRÇD¬Ò}
ùýCÛì÷^»J:lBñù#½¯áÌLB0I.öØó,7Üp¦`h» ÂÙ[þ!ã ð%W:ýâHDvÐÅGÜG9²dqóR ]] Î
VCGåe®çêzÏ6¸A(üÕEX¹¨iöv²£dB“Ìå
Ú$R~C¤.ÆMvfÞªqRíÛ¯e~%·t%$;>Ä&.ÿ³Â,ýåö¬Õæ,]HäE¾ýiqç7dÈòFKAó¦ÕÝ.¸ T&Ý@òø·fØÀuz¨M§ò§,·Q#è#Yïðò)EWÖ&«ªí÷³ÔT²wPP
÷ÐûUN¿´{fSî¥!*ªó$áÏ©t{]§Dk
÷¯8(%Ùô»ùúBt*¨é~Gd·Òm¹ùaO=ßaz˱WÈ|;oNðº-¿zøàÛ0à®6ÌÞux f_+Ì7ÆW¿OÊ:)/cnpyðÁEDæúxµÆ©Í¦¹jgæÝgáQØ®åw^MÝ1Õ7£ò~ûøÚ[±yÓ©4Àú”.U:rÂöY4Õ¾JÊs!ª÷,p¶EÆV¦á´léå¶@ ½ &iLQ*¾ÄåvÖ,(E«¿Þ^úÔÀwå6×ýNaºc>«ö¸
F=*B¨É¾(:æàÑÚmZ²|ÛV~¬Å4Ò±/ýXÅbe½³}°LR,È%õk¬³É°>l²Ñb¾©ñ,?nït2ÇX °Ü# xÈWDOô$ï(ÄGÔýïEîI£
ÔzG¹iE±ªFx@H²4ªnëªTÍtUJîîβ©Ë*`ù>©ÏütðÉÒ°£¿a*±§èØä8&ï¦Y3
âÈÿ-´SêdÙ¡*QaOmÌaY¥ò)”¸U¦&UðôY@
e¶°x¶
à¤ô@+oÖn.d5¸N gS¡þÁAè¡j§ ¦J£¿Iº£IÏy¡zÞìg^Ätô ©!P¯AÁŪ¸ÅعD¦Ûñ$îÏõ5°zóF|0·]%92ä¨îwÐ_P)XÔ~¢ùE)jlV¥ùîUb’ÊMØyñµGZsR E
u²Ê2RvlËôLy5ÿdv£±ÂnÁïA×¹JbΣХ&ÊØåDöIÈ2»$JÎwµÐ!(âUáaÓØÁßG>Û²¹Gå§Ò.£ñ¶_y åyv âiÑ/0@(ñë»U¨ª¯Ù$§(»â:&§!ÑÙ§&zÐr=§ÐLËRç¨ÙmM-P~¾K.·íÔxÞ.¨¬n6Ú
m(¥LÅåÕaBp[ÉÁùб®l+5uwpüÉö%ìÄ]à=À ÚWÐܪÈþÂÙT£QI«1ÍÌÒp¸þ’uvVy-Îä:â3 Õz-À%h^·7eí@
-ð¯nƳ³ÝF=s±ÜÇ`(rwóÉm[Âuh9ÛDõf¦E+°zÅdºÆ×$ᲺPÃx|-2]tY÷·ª´
Å°b[-,ñÙöVÉw{Í-£.n=ôA7%CeÙ®ËØ2;&^ó±+{©ßlµ[ÚêtC33è
[AJYÈîhÒª4ûNNÃEÔ¾
æCBô¸»Â}ß+mÙàÁyxL¸«¼’Ç=’$#× é¬q_bv)»Ø³#7ØÌ>« É¥ttB: 9P¤G67øì7f}[aåÁlË¥9YµÜ¾ú,øp åI²Hé~ÓþX§Jüþv¥¨Â³ef[]»_tÏy㦮ܡڿ#ûFñ.T6õmd)s_vóZ{µ
ºÑ«,JrË7ã’ôãÁǸô®º/²¦ûÄ~ãÍ6ú)èG©ú+ÑëË
ÕæwË2³ÿùDô6·Q
ô!3} a *Íîç|ß “Iݱ±7fð¿È´ÃufWº-èÌÍMÞ+&O
*Õ°¬E¡
tO!!@ôa”Ü@ÖÀ·¬ü³ÂW LûÒv’X:×ýz@ËÍuH!èaw]£EÛV9E3¨ì5ïWH,-+¯yÿ_
¼ê³dÃÃ^k3Ó+¬YÖxk ȾTCtIG.t1yVÇ2bZºÍJ~úÖ
)¾ 3>Â2&¾ :s§ïÿùþa×óSÈç¯ãÕRmèX]ðéhyÑæz&_0i¬#·kW±¨ñv}Q9$ºI ̱Yüï[kS{!Îù£ï¬Ëd
tÆZ=ÉÁðë eolüÀåXIaî¬ïëBe[ôãf½0J”ùÍtP-È£&än²L:i© L[óÞg§BO§)Cg|Ò: ¡b!õÊ>ð´ÛÔ[?
Z:ß#ýªÖéÄÞ-Tô¶¥ãf
K³OÞ¦QA棒Ã/WorëÕ,bh¤¹è¡uä(ÜR:nR´*,.Hú`XÖQ´Rôáà³~[³adë·¾±¦n¹ßAÇÔ=vǸlCWTP¬ø¾¬ú¶¶°15RÈî¯û̸t>7uáÙ²5éÜéשÞ)c%°¢goMÇc;¾½Ðó*’8-y-
ö/®S·{n&¨£´èc¹ôh( .õµ ú2*×ÂY=âµÖBIx÷«½Ë^>ÁÒöØt¿(Ô]þ.
®Å_]yFg³ÒÛÌ1úñÓRpP¨*¯*Þ9Öu¶Ã) ó+5DÌýïïí$¶íH
ßïÁFtâKiîwKH0²îl>X§¨þ±RªÈmaTG#tS^Y#FÆtÖC³e«Þk
äöî
,ÃdþîÎÎC6tf2Õ NQâoû`bVæ®Cp¢B»¢Ï¹Éf·Ò7¾ïáZC
ZX;²ÑU§çÈåvSsøï7 k£’¨
=W½/}´Múë(cÙøI©m±}zÁÆÞ±wuÔý¦äwy¾,Ïǯ®À
ÚW¶¬ËXïG$îå& ôC ¤~!È7·÷øí«¦aÛÄ89»¯]*M½rtWϳî~¬ÙAÁåoõK¾ÃíÓãY§AqáÐÓÀ2» »L}»®£&¼m0èZÜü&IJÐ÷_½Tü
endstream
endobj
27 0 obj
>
endobj
28 0 obj
[ 29 0 R]
endobj
29 0 obj
>
endobj
30 0 obj
>
endobj
31 0 obj
>
endobj
32 0 obj
>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/MediaBox[ 0 0 595.32 841.92] /Contents 33 0 R/Group>/Tabs/S/StructParents 3>>
endobj
33 0 obj
>
stream
xµ[Kã8¾7Ðÿ!ÇîCÜõ²ÀT»À {è[cOìöÿ_WIäAuUl=(>?ÊåÇ?/·Û?^Ô¶]îÏÇåþóë/{ÑvRöòóß_¿èÿëËâ&
0OÎ_~þ÷ëuùOúço_¿üº©Ù¿¶«I¿çÍ¥_;~|nÚ°Ïîä¿_[H¯ïñǹlö¦2ÛUû0§·nË/_4=>
iÉøy-#m¹n×4ÃíÛ6Sð1m¿òcÜlßþëòó_¿|Dþ$W¬²
+
)sÀDû@,tx8m@²f¯y Ô¤
~}»~ogägzB-0$æmee2ÒçÓÛcFzØe2rù}ãÇvÑÀp=WÐ
)í¬Ö§¸£ÃÎXiøv9Živ
ñæ¾iÅ(g²%+ÚCtOÐ,ø¨T¬%Q#iÉä²É¿a|pdjG¤F øHÙv¨ªd«¼Y_Æ°×/x1%q¹H W÷djiÑϵa¶^ª: Tq+Úq)Ëæî±údzéJiÒþ.çÃï°iÖæ¹ÀB¾j|¢9ÉêöDYç”ƼÏÀºòÈÄB¢ÍçgTÛ,z2rÿoÓ÷1f±r,7ËÇË
y-¼¿Y~ãâ×uZæ¼âåª&åϸ4þ÷ýºtöVæ3V, òdûýj¾M½ê6LëÂI2°÷
0»±h( )ÅH Áû(á,.T*²1K YYBÈ©&n¥yFtó²L^0ïqÌL Klü
8[.#òGS.7þXÙ¿¹Ö Õ¼Xí©°ZBBãhñóÛ3Ⱥ4máBD¿jã6ö±±w=B¿6?a¡*öéMïè6¸{eËä#íÌá-¤
GsÇ5Ç9EϪÓþöNǸXÀ¨@2@Båx.À;2Í]) móÊ^&lG#$èüiùµÒË”!4½Ð°d^ >þ{e{³ Å°xzj0|õL÷(ª¸¾ÖNj@b
ú*’OP´(^ Ï
9ɱ JÚxGiÁW½B{
R¹û¥¼÷ âQjâ2Î1½îγ#Á dY&Ü¥¡½3¬wä7 GgØÁÂ+YàÏr©Ø3Sf²þù9þ¶ÑµÎEèÆmvÄ”r,Z©ëA$%Õµ
z Óef -ç
d°´ì;3OÝ?np!´8iºí½MHx-¬]Ä[º°&ôURÔ赸ï*¨6ªT DOí¹Ù”JR,×;«S1è?ýÒL¦ÜÄU«U[å6oÉ1BZ8ïC¡U”ÊÙuâ3~ç3m®£xÊ$*H>6ó}12³ésA;7©*SLÃøP¢ò]Ä`ÄUõ3ùáMïóÉxÐίâ ïѦ9 þQSÐØóK+V*°³2#zJuè]}=ô®ºÊÏ?«¾9îáç
!Õ´q&÷Ììz OmÐTOùi1#þäT1¼ó §:LÂ@u|Zþ»ã¯ÿçR¢_M1gIoòȶf
.mpƱèX²wOU ¬P³¢Éc1Ø6Ñ©P¾
~Ͼʳp;ÏÏW*9ãÑ¡þ¿.%þBÐgkÊäZ|Z%,.ëµËì¥Æò¿R&¬AQ/PwàmuùMák àõ6NµªÁföÝí »â&dyÈ÷4ÖP9/Z §Odb-1!篢£ï%åTßõ.>;þꮦZ:b$²CPïȬ*Õ_Íú M
ñnÍâ ð7!¯)Vù¬>ñ¬D}g±£}V´ìh*ÐîAÅÚZë)2v2¦K °¤M¸Üv !W»È)
ZÍ©¨¢cvCPÓð]KUúZ
#eµr_b?êASsË%éÂÐ÷&&2R2[§ú4&ÎÆánH|¸vÖKêh{É!УB«J}[è¹ruIÞÀÑÖO:MËÓç âe¾p|ËkLxyyn]©æYfgHìµµ>mÇ#Ы`Ø{æaYü¤Ö;BanrVNCÆ Õ[|Õ *¶Ò¯o.ÇçA|Éf¹Â
j¡Y0
s·¢-1Nay[º6PJ·ðüfeì.³zÕj®HÛ0´ÍñãÂ7°T~*!èak©8ówU”oJT_ȵôå¬õk=
nâè¢GTS¦ñzZYã¥ädÝ^õj VêZºÃ|ÀO[¡¸¤MéµÆÓHR
§¼8çJ¸Åf¢BÁÊ}¶·z×q©F~oW>©ÆÙexR^ÈÓmÔØ¿W[ª”ÓR×V”DhN,M¹%ò6¯
+;¦À ASv(`áÛíµlDe#`6ýb5Hëë(è£×`S¸YB¬×®ãÃa8/nX¸öòmÊ)¼·xÖ µòÈ,××UV Ç;|3>°4¿NP1ÃÚg}6×¢ZE%ÞíðSsy÷ÀØv8$ßT_k°ÜßÛC¯É4æ ®pfcíøÀ#¬zR®;+òõ°¡í*Ý ¯ôÍñIÃâ8ú Q²?Wdz1’4À}²2cc6¥|Ç°zÂ3áT§
”;ãZæeìÚç,O¼p(ïWeBÓ%ÓI³-x]7`8XtÏ]z2=#ým?pÕB¹ñÉüÖjeÖ!_¶µ¦¾2ÂIâÅqôèaä¾jîpź¥ncoWK¸µZ®?·NuÙyNwÄþÌà1’^Gy»2éJõ`ePz¥Y¤¬ÛönÍc9ô@o-1¢½¦óâoJí©Çe_ý¡ígedFÞõ¥D²G²Úß]OÉÛز48/Soº¢ÙÖ>·S”OP±ÁWÅdèêºtá[eÂ?aÚ1]ûy37»¶íI&ºôhÙý
Cô_ ßEÃ[à(TØÆdiM|$ns¼xÊÅè/*ºn°Xslýâ¡ì×>]¥ô¤yå%#=m¤ïÖuoÂ¥ÐwÛöKU)AK,&fß9ìÂp¥Éºm¦õ¨:òxÃ.ÍÄ]ê~.»LÎÉ’C¸qóäÍgRbìJØÅÞòó6]Jj£>7º@Õ61û¾© ¹¢x|!ªjRÿOX½ÎÓâ»d¸ÜSpµÅÕ+K®çDò®¨ß*+¬õvÄQ
åì&íÈg×ÌBAëTÉÖ·¸Krøb39-¸÷¾ÞåOöxµ{Ðâ=ªZÍ>ÁfBùË¿¿ :Üéô=P5Ý·3WAÿJãø·.»Å`”µ ¤6,øÔ¬.(¡K®¤í|®NÒ®ËþÚu~¡+X³m+Xüξ±üäBN°%R#Ók^+
ZSZR)· ðM×*Ññ°¤S¸¡ÌZW4;ª-h½ðÇ-뮣øh®¨Dh]/ÄTff5¤{rù²>8ÿ!;{__Ïj2¾/ï û|磼¢öAËÔ³rõ’g
åÜÄTÁ·ú¦?-K
)§ê`’¾Q*m-[i?Bc¤ïÊVÕYP½£iÐÄ£¶zÛóo ç[®~Ùl:+/î [¥m¯}v Â1þ_ry ݦc/ÒdÐeRZ3t=_ð[b%ݳvî0óÊ_r
G7åû¦,h1gÚbâp´gÌ;Õý=ØæIÏ}ÝeÆ’2Þ¥ÜknrÛ½5ï¦u[n{°Ã½ýífNAéçV°ÎîÙp’ãG·K.ÔÅ(óïëÅ¿F#øØ^
-¹)n~çmè67çM ¨Bô_˱þî²²Ç
endstream
endobj
34 0 obj
>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/MediaBox[ 0 0 595.32 841.92] /Contents 35 0 R/Group>/Tabs/S/StructParents 4>>
endobj
35 0 obj
>
stream
x[K«#»ÞÌðrâ½ÕÁ`ûØ!Y]È*¬òÿ·TURZm÷$s/g|JõüêáÓ¿~þüñÇý/’u¹n÷ÓíóëOwÒnQîôù¯¯_ôIåÿõiõÎoÅhNÿùúEþ]þùó×/ÿ©Lpùg½Øòk¼My½ç+ü¼u÷ã%ü¬Ëþ>
?²³Såý¼Ô?^Ãí¢îìïõ0íë·°[óï`.®¼y@?)$¤ùZ`êìs¤.pIl)}`¹MÄ+pîxGÚi=ÝM×Kä3?%”ÁûÃÁ
¦°ò·q1ýéê]&h|!DÇh]úÇéó¯_¿eÅïÖÅVé;ñÁ»,Ôzº#®#y¸8&¸§Ö«¼ù½¦EùbÛURÕÈì¡?qUåÇ($ÖáðO31Ã#’åÛéûøàÌ¢Ìj&w¸!LHjT¡vѳ԰jg°$ÂÔ(qSRm¸Â°üÉxo]@ºë³ªÓo+˺laÂÇE#£Ïî´Iù[ôÚYå°º¥Á¿aKR%ºdXQëñzeY}}6éóG½çvYõ>wÐò®Ç1½v+t²X
B¬ú)dM碦Cê¬Zn٣ÙÐ’ÚAo]SþÝ33%EX¶¼XHiµ«Ðõpz^+2÷Y¹À&Ûe´¶ubm:åÀeGé5Sã?Ñ×ÏÓãqfÐA-*É#öydݬ¶ñ¶·:ªe}»º=-)j]B:Eå5ð«ònI-V°í¨wKvYõÀowß¹^ïÃ1̬c˶
±+OõJº,ZVµ.A5Í¥nN±½å/dçUCîüqr
äbëª{}¨9»ügÍ:_ÛLôcb]CeE3³iô»äÿÚ-Ë2_OÒýsã±Iÿ1
úÊ{Ã$sxÒb6³]»³ãíUÞð’j¹’~Ht|¡m-{v7Ýæ’#óí°«¿½+”õ¢p
õ9f VÁëÅéü
^õå tÿr xEG)ÐtàbAh!ý`A1íºS7i±Q.lýôøã~:±¤A¤ÁÎn6k
&4ϳñ}©_Ò:¬=}wüïg_~/£g’Û¸8#¶+!Ô¦pŸÈ-èYú 0áNà¤QÇt0=ØQ¸í±hÎl«¢VãfÌ3köÛ/¸·aò$ÿMëA µG$0òo¿í·E/¡Í4Pûuñî5µóh£CX|²0^拾«0.GØÓÂuÂÃNHÎüÒv³ÉC-¾¸Û3,û9! ñgs>Ýç|2wéxÖX}BIt
pÌÅηi`@i AUøÂx´À’+ÖTùÇÕoÇóû2¥ïhª«µ!öþÔg³Ú·þ´ÐI_xíÀh}¾µý¨!ªòÉÝhÄ î Q8£CäÑ¿Ájï1ÎÆ ä¾ölvÅZoîÜõs>iGG罤
1Ë̯ú|à¹Pwªk®MÞۻŧMÕX,sYù¥1n¥ÓR«î¥ó»®kIe4jÛ*9hõ&7ÃQc4ß³!¶_9±Ý|r Hb¦A(7·Ì[SXãeªºÏn£Æ9¤
Î ÚÃå¼!1W«ÇÀ{!òB);
¢ÍÆ!øv>$]â:fï½®aÉ.á’+y,w½wlõunãÈuÈDùpákÇh»8P¬ncXó)ëàb½dÔ±hjs Wvd)ÙÖµ£ÒÉ¥Á6×ül¼`~Ì3YÁnݽgÁ04º1ȶ øZKU(,&[Hâ@?O2VÔ¼re)Vrî¼J¯×’9¾M9NÖæ
õÝú³ÂÜájݲW=.vd”¤”XË«jÃDÅ’icÁÈ2¢¨aµ”i(ühnâV]J^¯±°=¸Õ,Bìé¬Öþ³À^øï`ªíÌTÙ¥Üð&nz^7râ)û^âáûÇðáÅGò¤äã
GúM¨JQmìäö*ù ¸WFÍÁÁåÚIer¤]bÚaö:¥³ýÍíÁÕSØ3@¸À@PËÁrÀÎ>Á-6ûø2ÐæD¼îêc·²{xè½¾~+ëBIFf´.ªBÓ»Þx@S®4köëÕ£¶1ð=º¯Øsß
KwbzNȬ æhL_UɾÆk8ÙÉ1 éÏFD4äê½E_rôB[wì9¯DY±½
[Âóèî½|#ËaTHôÓ@]*ÍETJBU>a7ZµV5sÀÍ;¹?¢7Ö.ëoC òisL]Æd¦;5EoÙ!ñ(ZÑEhúÆ&¡’´î&Û7cënC¤dÔ`®d§Ò;ì(¤þ/«¸¤}º;wÜ|xz*îéeL {(½OüöPäfÖÜ¡¸3ø”JS[Mî*w?bfèñe¹[1SíÎñ+2h÷¦ñ&ñV6¿f¡ùcÓó$ï bKJÔ’Ùvx! 0´ü~+
®8Þ#^4Ã&à^y £ú8û±]û
wØõ¯Ól¸»ÛH§ËÊãJ¥¸ÖÑ[Æ¥-®òÅÁØâ,îüsA¼× ÇÊ#ÿ#°Â9âî!ä+Ë’ÒASt]ÜfdT«Ú8jÙ1|ÌpOÁ»¦Ç_”ÆD
õÁÿoêt±pRLÔº5·ÞgjuýJÆmz8mÅIè,ÎM5®M%
:×η vÕO
°Gùx«ÛõjWNÁªVÐÆù
c5uII°cR³eaÖúR¬é6ÇNsÈøpÜÙ¹
ÞÕÏóftÕÛ¯é¼Â¥®©>ðò¬ð¯ Ù÷ʦmi´4¦wÆ’¸CįùüÙÄeª¼
ÖÝq²¹ÊÞ;oiÑÃÇÀë´È
³O,Ú«NLÓÛKóõuuÂêÄ4!ªÕ SÆÜ(!Zk+Í,;bV^ß¡(1ÖÔtj^úÉ
PJÝ7ø¬Ã
²ªÂîó«Í÷ZZ×czê”°« ¬Juc” êc) ÃQ¶ÿè¼£Z@ÈXiê»jÍG*ó:é
åøî/odÎÃ(vw ²fågí+ëÊ
Ù³G´b(t¸X/V’GY±k(#´Ay>ø³Cy^M-ukAêâñÚ5Óo6ѳ²ÎktW5Ì¿²nÄúÆâ¥I¶CC:ÄâÉÆ}Â}CWg¯Ü{É{t[krÞw¸x»¦>h˧|úîÆuú6ÕhÕfl©HΣWÛ§êu?àÙUê&Ê×äM×Ä»r: ÿÃZ46eÉ×”sv A|Õé+’üÖð)rQïMµÁÇ)UÉy zmCtñ=F¶¤´
¶¸+¹QL¾3g.Cuak’ä6]o%j¾8EùF~©éß½Çf¿0CÒÐiq]mÜ«SòZ£^-Qu´5q«3#cg´Ù4£lÎão(ÔØÛn¬vî¿´uBßËñUE90{bR
À/fÑDé]ÄÁ¶ßÿV_ó¿Óæû¦|tPõ9ýï«
¢ÁñâyGÚǾ2ù5^×½üÛ©úªZNåì¯z{¬ªÔ§Òvö|:Å£myïÓ%.L§øÛHµÞ>§ïyª}¶zæ£U&¹(G£ÐÐUæëíùß#Ðå»Uýf!ý´/
endstream
endobj
36 0 obj
>
endobj
37 0 obj
[ 38 0 R]
endobj
38 0 obj
>
endobj
39 0 obj
>
endobj
40 0 obj
>
endobj
41 0 obj
>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/MediaBox[ 0 0 595.32 841.92] /Contents 42 0 R/Group>/Tabs/S/StructParents 5>>
endobj
42 0 obj
>
stream
xµ[Koä6¾Èð1[`´z?À@f-°@¹m{h·S/ýÿê-Ò=ò4iNÆcRɤ(vúüóôøøùËåÇçÎót~¾Lç·û»Ï¯bbP9½ýuÇ&êÿeUùGÆp”øôöÏýþÿùáþn:QBÅôöíëÃþùôëôöÓýÝgr¢ ÿ4иO’ñ@YÒ}~eA7A._)çYúõ4ÿÔzÖáÃæ¯rð«I_/F?Å_TøSÍ’î?¦
ÿÅäiyúóRäî¸vcàf§/iæ`ȼ§*¤%”3,ZüäXüs¥MÕã#$Ñ1Z¡+pÖt²G’½XHèõ()LÒ¿
&¹ éyã¬%R-yª¡
8E@;8
íS}Mò¸è9½úuhCúG·DpN¸Yk1}NbÚ°sþµ”£|¤ô9Í’FÜÐ棡+}úåR UZP%ºÀÝØ;ÃY ïoøGrR. ³mg.ÛhÃ0xþó9þ¾½
§ÈÕ2ê¨ê?E:²U1üä8S¢Mk’9²x¸éo,£>.=ÞZÔEëÙ¬¸ì{9IÞå~ã -ÂGÕë¸ÅÇ-Èi0 % ! ïµuÕÕ¦ª·Öβ¶+ØÀë¶Ç=ÏÒ×ÄOÎBN-ùy^¨r)qvÛ΢”N®EvÄé³@ NSDõutúUU½þ5)ø’Bx²^Á¹ÌLr¤m¡íE”gB$ZÈ«itÆH5PEdª9B
æÄ)¬×±*´!Z¬(06¹Qɹ_ ÂX¸ÔÀ `âNB²j³:]oãÊgLv?)Áå2ÖÎ:ÔÁaùç«ÉL+F¨»&9QN6e^¦ Zå±r±¾BWvXy±Ó!ÄÂÞ_K ê,Y¡°ç À”
äãæl ¯ÙÓNU bk2ez£¡}±±×?å;Áç°RGáª6+)+Bk«T£Juû4ãLÖiý¤¬C0eDó[¼¨à´QÆ©Ô Ô¶À¤ªM¤*ã`k¤ªÃHE ¤ÊE+¡A«çVÔhZñO¨ê
pÌéX>ÂVCévá6¾KçZ*©÷)ÕÄm®Ì©·Í©¡fmN}ÜÓ!sÂ`NÝtS@C
þ %[Îeh5 Ѫ§LåùA÷HÖF%ûêOØr!ÃD^ixH«c×çÂjm²ï]¹z²Á
5âüÿ”s;½Hxh $ì>HÌ6HhÄÛ
$æ8H §C à 14x1Qå»e=»JÜrr½°ÒÎBæV©7ñ¼«rVÍ;OIþa§iX(¦5Ã+±irõúògÒrbØ»q`fû ³ ÊÙÉBö0À§# µ»S::¡¢£¹×;K[ÊÎâ®êºÓÙ¬©îÄÆøüÙÎ
ð iMF°Gà,ë,åü`,!ÅÂÒBó7v1âýBwÁHî|¥ÇyõQ¬øÃUH}¬¸m¬°x°Â;ÈéV aÀj6Ê
óÀkiÏÛ«¸rļ£Á«íu¡[w)Éc¶Ú?¨2fÿn·][c·qÍzùÓc
9·¦A~ª²ûzF¥×+Pà´(ÊK
nµ¨Æ_Z8Pצ¼Ì ‘[UMDü®}ÒM°ÄþE’±ÄëNz 12¶»ÁKO_»k]¨yQcÍD×Ãsx³ØŶñæD¸]lã-¢DýVÖ”‘ÎìEôÖau@5Ù.ÀfºwÉ¢Ý:j,3 aéÜF4¦ÖA±-WúH&ÆK^Áë`*tpá£C”Ü:ÂUkÕÑÁp/1Yi¶=øP¾5Nâ%gvs±ÁaJØbåܬå¤ZnJóE(4ÜÓÁËð:hrÚ4 :T@̯ßo¨
+ÞÝ·«¸:mâd²«Vá x¨ËØÖÌI7Û¸}»ÒµÍ¿¬ÔøX
Ç¡º´sÁ!eQeâp4.¸çÝm{¸n9oÚ- (й{¹èRÂý@gÂnØó`ÿ
¾ïIÝ;!S_p¡±ÜTsúÛ/ƶEjÌ&!}°Öe)v¥o£uP¯Ùuet©¡û`¶ÐÎ
]}²ÁA£ØË»to ²]Xúi1÷÷a¨dÀâ04vtÎVñÎrFbÉ.¦P«?Û!Ë¥5¶q~kÔ(ÜñvYújmn?Ù9WïxT¾
ärÜ,z(Ú¥$#0ºîR©çú9¾kãÃ=¢(¡’µ&O ìâÈ -ÎG^(
°9LÇFPÃ{v;ÎÙÎ ûãÈÌÙÈfà(g,µPºksKê±^’/3k1×´Êäsd¥c0
6´ËÈ°YsÞ?Ñf]×ËðÒbä N
rDWÄdòú~ ôwÅzÑ3Åû!½k²wÅÖÆ ×þLöä-¾ÖĪs¸ÑFu>L#/XL
ræeö5±qØôÇ_Ñ.vR~l9ÛVÎñF0]¯2L(4ãߺÆ@V³R¢¨
gÙj9ÝJ2eîZlå
$e8
·òb¸£&´s7½vÞn«2G1V@»µClndükPË[êl}t¨¡£%qçÖnw*ë*bQþ`)
xÜ F#«rd_Gz¸Ä]õºYWÖÖq¥ärY:êÊÖUü`
3I|ÌÞ¬ßO;TLÿþy÷×w:mD×ôû0Þ}Ù:èG-ûF)C±[x¬øczÁkLnPr£î;ä®× º»WËäp¡µúþs{]
endstream
endobj
43 0 obj
>
endobj
44 0 obj
>
endobj
45 0 obj
>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/MediaBox[ 0 0 595.32 841.92] /Contents 46 0 R/Group>/Tabs/S/StructParents 6>>
endobj
46 0 obj
>
stream
xÅZI븾7ÐÿAÇ~ÌÇ”Ð0`y `ÞÍÉafÓæÿdq©¢dYrÚ¶¤*µ~UÅáû¿ÏÏï?ÿqøñ8Ló0ýxû~ÐëáÇoïobàáO£a”rN2c¼¿ñá÷øïïïo÷ñí >xüǾ ñ¡Ò·áÛÿ|»¦ÀX/0Â2k1ãû’êÊ¥5:Ï9WáûtMø0×ãAŧ£cþi>Þ=±öGÞÂ8Gñc¿È¥ÝKmQdMÛF0)fÛ»¥õKÕqÀ¦²î¼áŶ¶eà²@I æ·¦Dæü^¡ÓQù¥urqÙ$ 8ÖÿpýéÈⲸf
`cZ1?&&g[ÞõëýãçÜ,YÔL[Ê&1ØhJt«3AÊÎ~ìRzªêD19xä~V5&jÍû($~&qÆ_| ïóDùí(ºÛÁ.¢qqEJN~]
ÂÒâaNþïýí·¿òyå8>±¹bÒ0SÍÁ&Uþ²ÙBÜ L¡Rß×e×=ȺÜÍÓxÖ_´£ËQhÁ4²HƧFó¿à¯*Ý”ñ’Ðâ¨Wt§ox]kjEkÜ2?wâ_w:1âòâ*5QVT¾%SW!_M_p´ì4P.ºü4Uõ¥¨¢¸ù¨.°NÔVºPãn!±ÊóK9OÑc¯ÎGɬ²Z×¹~¬s;LËÎUÿ»ÏU ý*Gäw
S6ɵb¨vØn(ÛɹTv¬Y=ûÙËr¸¾h¤ÐJ¯©Îkàî
¥ï ܬDQ8lPvxîìb.Ùìº
ÉøÑÏÆ:Ô¨÷£FÌ.£Æ(äÙiEpäÁâî ,u4ÈÏA®ÊîÜ2}С-¼++Ý
~ëßzàWñ c0r5°¡Ç¦Ó½ý Qd¾bLd#üóYIµ»j”v)pÅ?F1d?ú$e³’HAqÇQ½Hà°³õMlºÔOl
É!H1iÈ*ÖÅéSHæõ«è)ròØ/ËF]dÆÎ,2ïØdZé&
Источник