Желудочно кишечные кровотечения частота

Желудочно-кишечные кровотечения

Частота кровотечений из верхнего отдела ЖКТ Варикозные вены 4 -6% Язва желудка и ДПК 40 -50% Рак желудка 5 -6% Стресс язвы 10 -14% Синдром Мэллори Вейса 9 -13% Эрозивные заболевания желудка и ДПК 6 -10% Другое 10 -12%
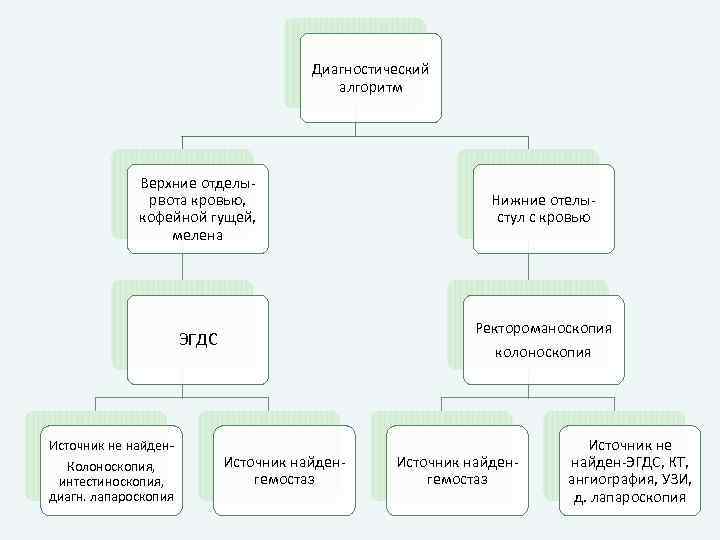
Диагностический алгоритм Верхние отделырвота кровью, кофейной гущей, мелена Ректороманоскопия ЭГДС Источник не найден. Колоноскопия, интестиноскопия, диагн. лапароскопия Нижние отелыстул с кровью колоноскопия Источник найденгемостаз Источник не найден-ЭГДС, КТ, ангиография, УЗИ, д. лапароскопия

Эндоскопическая классификация кровотечений по Forrest • IА струйное кровотечение. Рецидив 85% • IB капельное кровотечение. Рецидив 5% • IIA тромбированные сосуды в дне язвы. Рецидив 50% • IIB сгусток крови, прикрывающий язву. Рецидив 50% • IIC язва без признаков кровотечения с гематином на дне. Рецидив 5% • III источника кровотечения не обнаруженоязва без следов кровотечения
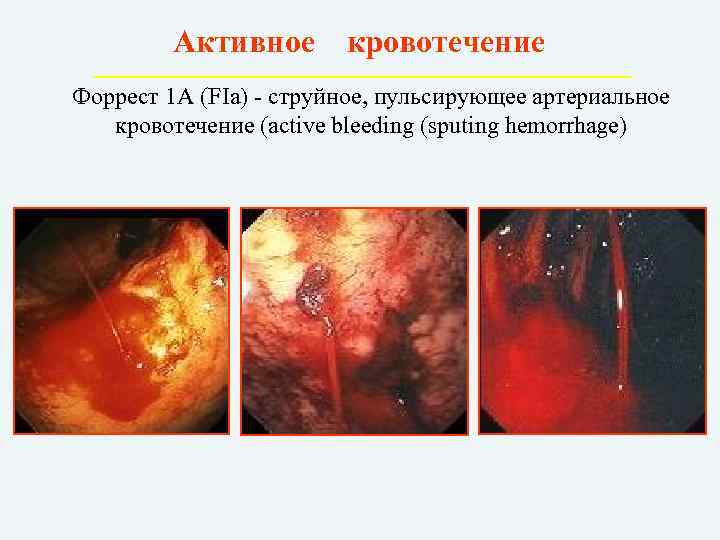
Активное кровотечение Форрест 1 А (FIa) – струйное, пульсирующее артериальное кровотечение (active bleeding (sputing hemorrhage)
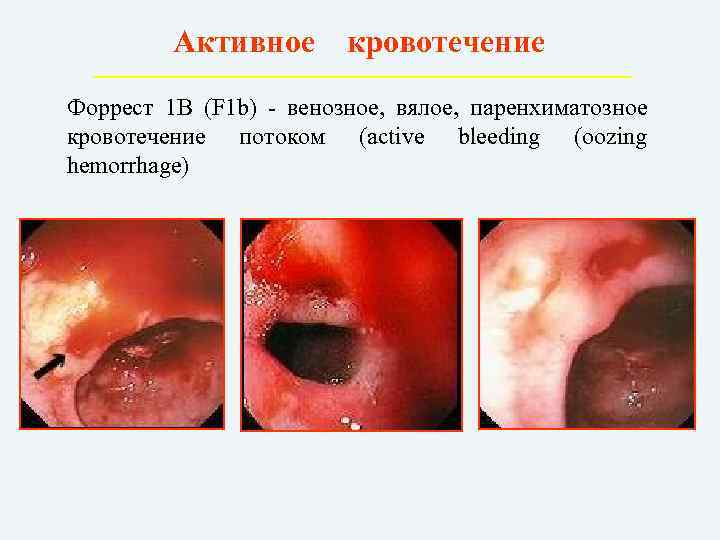
Активное кровотечение Форрест 1 В (F 1 b) – венозное, вялое, паренхиматозное кровотечение потоком (active bleeding (oozing hemorrhage)
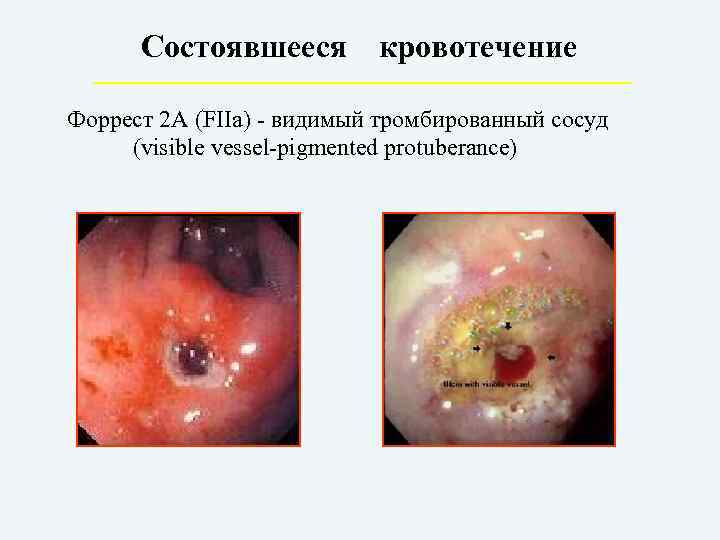
Состоявшееся кровотечение Форрест 2 А (FIIa) – видимый тромбированный сосуд (visible vessel-pigmented protuberance)
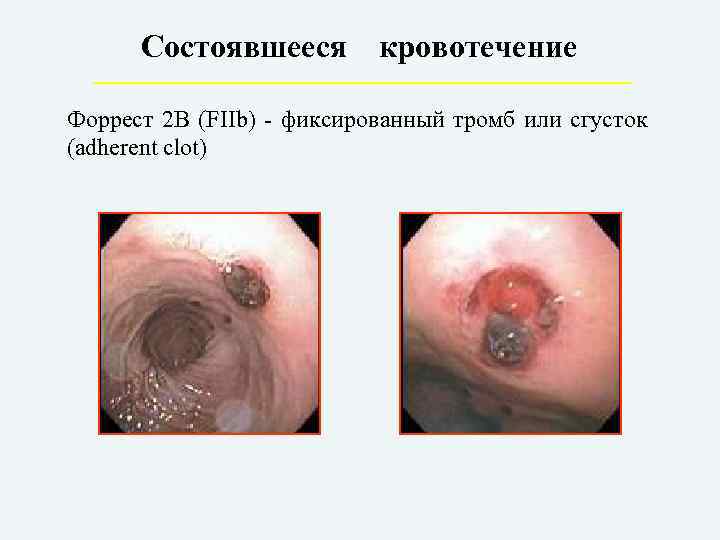
Состоявшееся кровотечение Форрест 2 В (FIIb) – фиксированный тромб или сгусток (adherent clot)
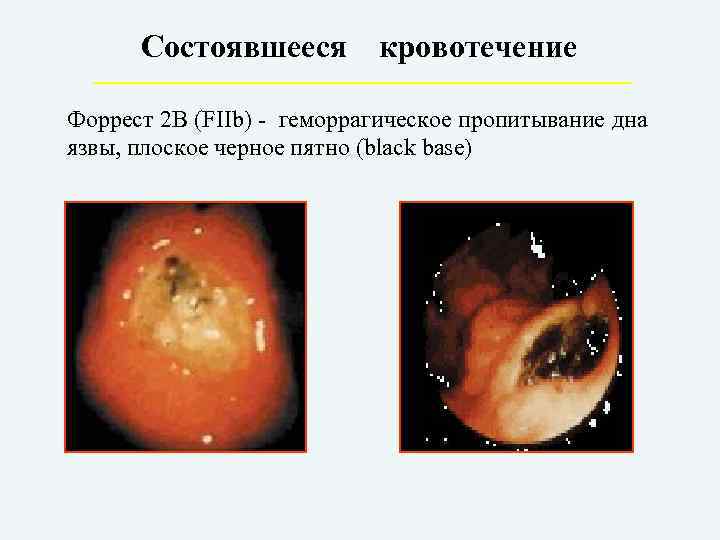
Состоявшееся кровотечение Форрест 2 В (FIIb) – геморрагическое пропитывание дна язвы, плоское черное пятно (black base)
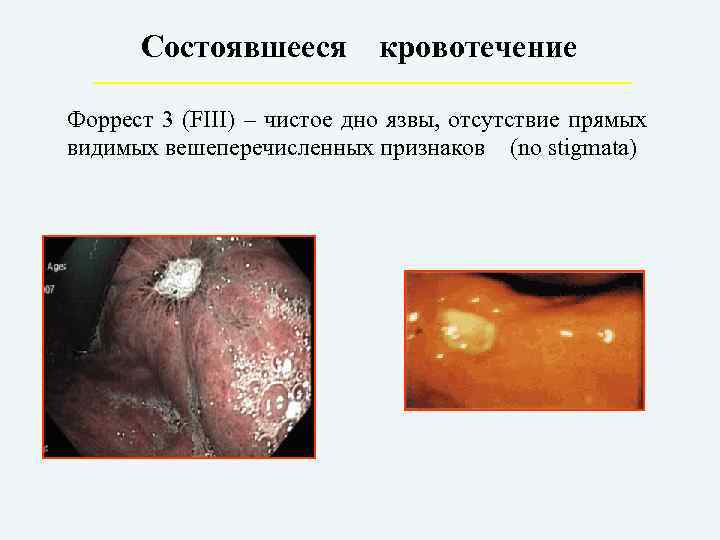
Состоявшееся кровотечение Форрест 3 (FIII) – чистое дно язвы, отсутствие прямых видимых вешеперечисленных признаков (no stigmata)

Лечение 1. Эндоскопический гемостаз 2. Оперативное вмешательство 3. Консервативное лечение

Показания для проведения эндоскопического гемостаза 1. Продолжающееся в момент исследования кровотечение ( Форрест FI a, FI b) 2. Остановившееся на момент эндоскопии кровотечение с сохраняющимся высоким риском рецидива кровотечения (Форрест FII a, FII b)

Противопоказания для проведения эндоскопического гемостаза 1. Отсутствие стигм кровотечения в дне и краях источника (Форрест III) 2. Невозможность адекватного доступа к источнику кровотечения (например, грубая деформация, стенозирование просвета) 3. Опасность возникновения перфорации органа (глубокие язвы или глубокие разрывы слизистой) 4. Отсутствие условий для адекватного выполнения гемостаза.
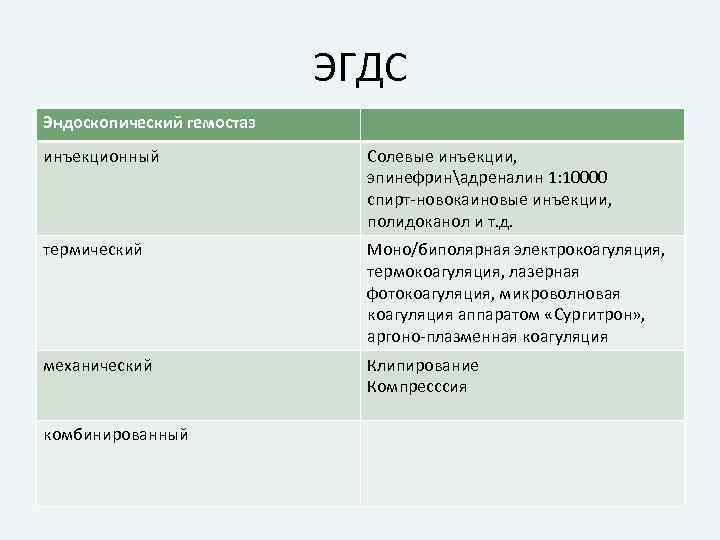
ЭГДС Эндоскопический гемостаз инъекционный Солевые инъекции, эпинефринадреналин 1: 10000 спирт-новокаиновые инъекции, полидоканол и т. д. термический Моно/биполярная электрокоагуляция, термокоагуляция, лазерная фотокоагуляция, микроволновая коагуляция аппаратом «Сургитрон» , аргоно-плазменная коагуляция механический Клипирование Компресссия комбинированный
Лечение Оперативное вмешательство Экстренная операция при невозможности эндоскопического гемостаза Срочные операции 12 -24 ч при высоком риске рецидива Плановое лечение не ранее 3 -4 нед.
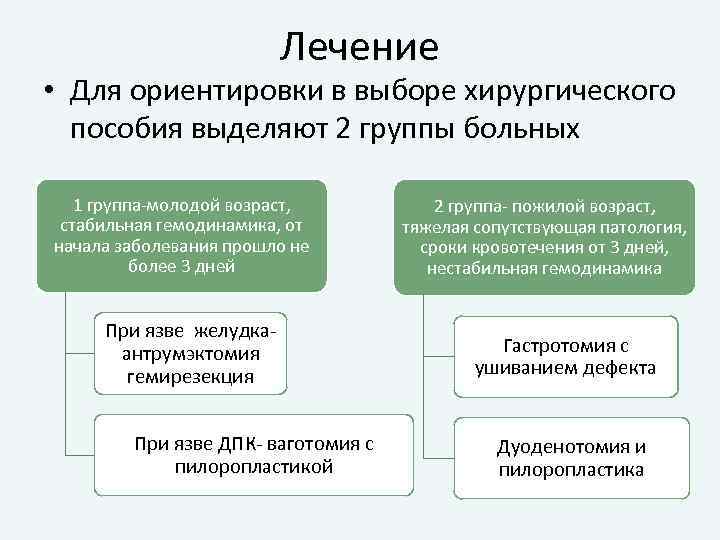
Лечение • Для ориентировки в выборе хирургического пособия выделяют 2 группы больных 1 группа-молодой возраст, стабильная гемодинамика, от начала заболевания прошло не более 3 дней При язве желудкаантрумэктомия гемирезекция При язве ДПК- ваготомия с пилоропластикой 2 группа- пожилой возраст, тяжелая сопутствующая патология, сроки кровотечения от 3 дней, нестабильная гемодинамика Гастротомия с ушиванием дефекта Дуоденотомия и пилоропластика

Консервативное лечение Постельный режим Диета Мейленграхта Ингибиторы протонной помпы по простой (40 мг) или максимальной схеме (80 мг)

Консервативное лечение Инфузионная терапия Кровопотеря средней степени: катетеризация ЦВ, контроль ЦВД, струйное введение коллоидов до АД 100 мм Hg, эритромасса Кровопотеря тяжелой степени: Кровопотеря легкой степени: объем, катетеризация ЦВ, превышающий мочевого пузыря, дефицит ОЦК в 1, 5 оксигенотерапия, раза струйное Коллоиды/кристалло переливание иды 1: 1 коллоидов и Объем инфузии=2, 5 кровезаменителей дефицита ОЦК

Консервативное лечение Коррекция анемиии Гемостатики: викасол, этамзилат, дицинон, кальция хлорид Очистительные клизмы для удаления крови из кишечника
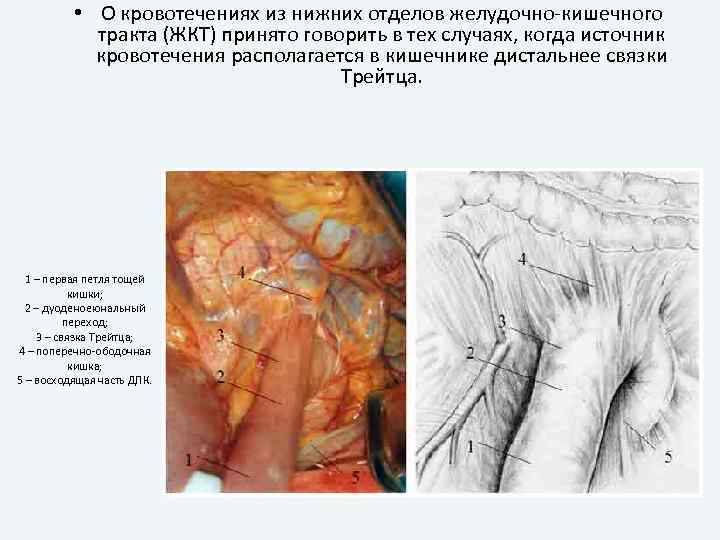
• О кровотечениях из нижних отделов желудочно-кишечного тракта (ЖКТ) принято говорить в тех случаях, когда источник кровотечения располагается в кишечнике дистальнее связки Трейтца. 1 – первая петля тощей кишки; 2 – дуоденоеюнальный переход; 3 – связка Трейтца; 4 – поперечно-ободочная кишка; 5 – восходящая часть ДПК.

Классификация кровотечений по выраженности симптомов. Кровотечения из нижних отделов ЖКТ могут быть: • явными (умеренно выраженными или массивными) • скрытыми

Этиология. Основные причины кровотечений из нижних отделов ЖКТ (их сравнительная частота может варьировать в зависимости от возраста) представлены следующим образом: • ангиодисплазии тонкой и толстой кишки; • дивертикулез кишечника (в том числе дивертикул Меккеля); • опухоли и полипы толстой кишки; • опухоли тонкой кишки; • хронические воспалительные заболевания кишечника; • инфекционные колиты; • ишемические поражения кишечника; • радиационный колит; • туберкулез кишечника; • геморрой и анальные трещины; • инородные тела и травмы кишечника; • аортокишечные свищи; • гельминтозы.

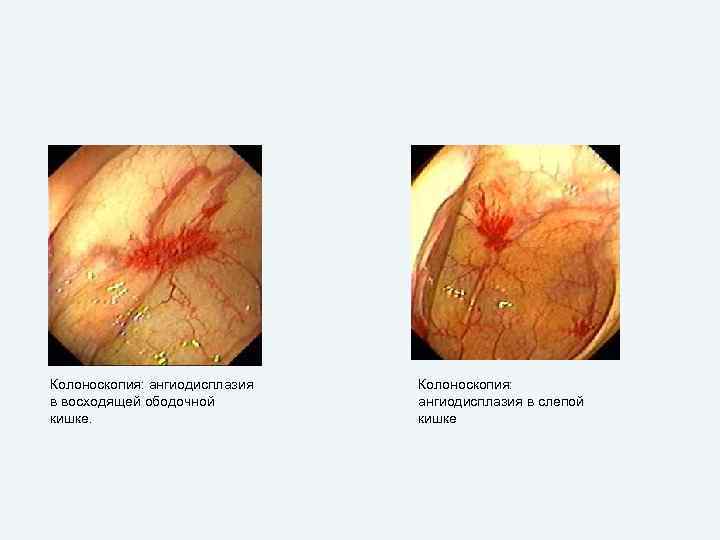
Этиология. Ангиодисплазии тонкой и толстой кишки. Кавернозные гемангиомы и ангиодисплазии слизистой оболочки тонкой и толстой кишок (артериовенозные мальформации) оказываются причиной массивных кишечных кровотечений в 30% случаев. Выделяют три типа ангиодиспластических поражений кишечника. • Ангиодисплазии I типа выявляются “главным образом” у пожилых людей и локализуются в толстой кишке. Размеры пораженных сосудов обычно не превышают 5 мм, что затрудняет их диагностику даже при лапаратомии. Нередким бывает сочетание указанных сосудистых изменений со стенозом устья аорты или пролапсом митрального клапана. • Ангиодисплазии II типа носят, как правило, врожденный характер, выявляются у лиц моложе 50 лет, локализуются в тонкой кишке, имеют больший размер по сравнению с ангиодисплазиями I типа и обычно хорошо видны на операции. • К ангиодисплазиям III типа, обозначаемым обычно как синдром Вебера – Ослера – Рандю, относятся телеангиоэктазии, которые могут располагаться в любом отделе ЖКТ и сочетаться с телеангиоэктазией слизистой оболочки полости рта, носоглотки, а также кожных покровов. Этот синдром наследуется по аутосомно-доминантному типу, и его признаки у родственников больного часто удается выявить при сборе семейного анамнеза.

Колоноскопия: ангиодисплазия в восходящей ободочной кишке. Колоноскопия: ангиодисплазия в слепой кишке

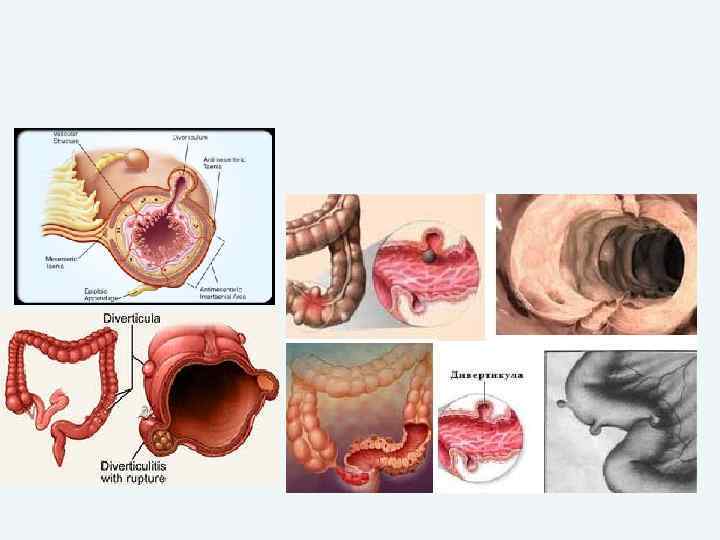
Этиология. Дивертикулез кишечника как причина массивных кишечных кровотечений обнаруживается в 17% случаев. При этом, несмотря на более частую локализацию дивертикулов в левой половине толстой кишки, источником кровотечения служат преимущественно дивертикулы правой половины. Кровотечения чаще возникают при наличии дивертикулита, но могут наблюдаться и при отсутствии воспаления, развиваясь вследствие травматизации кровеносных сосудов. • Массивные кровотечения у детей и лиц молодого возраста в редких случаях могут быть вызваны изъязвлениями слизистой оболочки дивертикула подвздошной кишки (дивертикула Меккеля).
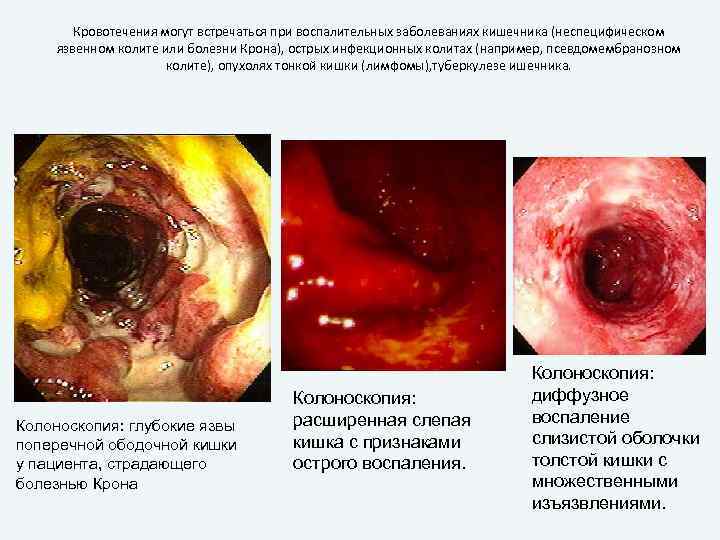
Кровотечения могут встречаться при воспалительных заболеваниях кишечника (неспецифическом язвенном колите или болезни Крона), острых инфекционных колитах (например, псевдомембранозном колите), опухолях тонкой кишки (лимфомы), туберкулезе ишечника. Колоноскопия: глубокие язвы поперечной ободочной кишки у пациента, страдающего болезнью Крона Колоноскопия: расширенная слепая кишка с признаками острого воспаления. Колоноскопия: диффузное воспаление слизистой оболочки толстой кишки с множественными изъязвлениями.

Клиническая картина. • Во многих случаях явные кровотечения бывают умеренно выраженными и часто не сопровождаются общими симптомами (например, падением артериального давления). • Реже наблюдаются массивные кишечные кровотечения. Под ними понимают такие случаи кровотечений, при которых наблюдаются гиповолемия, артериальная гипотония, тахикардия и для стабилизации уровня гематокрита (на 30%) требуется переливание не менее 2 доз крови.

Определенное диагностическое значение имеет цвет выделяющейся крови.
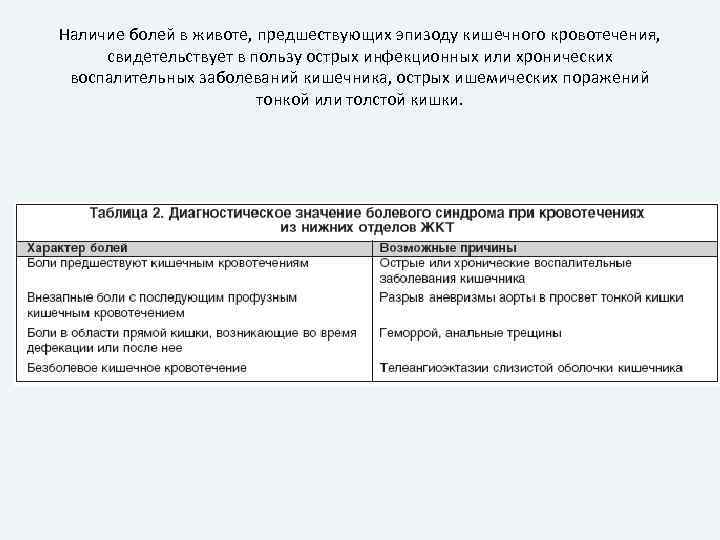
Наличие болей в животе, предшествующих эпизоду кишечного кровотечения, свидетельствует в пользу острых инфекционных или хронических воспалительных заболеваний кишечника, острых ишемических поражений тонкой или толстой кишки.

Клиническая картина. • Важное диагностическое значение имеют другие клинические симптомы, сопутствующие кишечным кровотечениям: остро возникшая лихорадка, боли в животе, тенезмы и диарея свойственны инфекционным заболеваниям толстой кишки • Длительная лихорадка, потливость, похудание, диарея часто присутствуют в клинической картине туберкулеза кишечника • Наличие лихорадки, артрита, афтозного стоматита, узловатой эритемы, первичного склерозирующего холангита, поражений глаз (ирита, иридоциклита) характерно для хронических воспалительных заболеваний кишечника
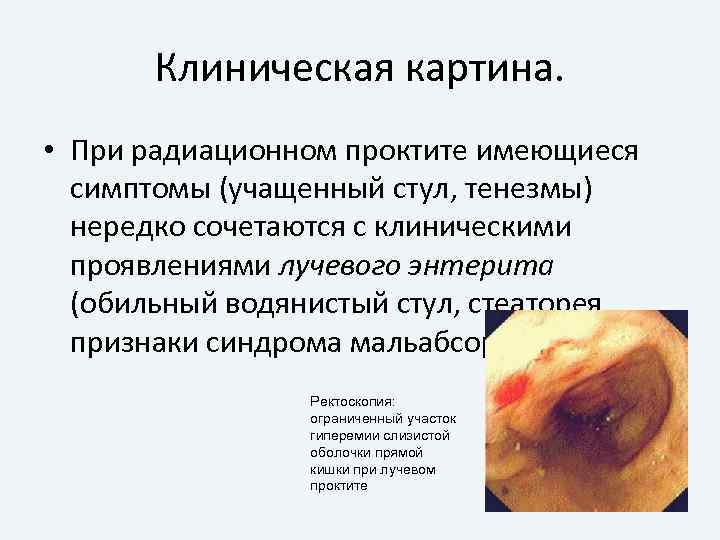
Клиническая картина. • При радиационном проктите имеющиеся симптомы (учащенный стул, тенезмы) нередко сочетаются с клиническими проявлениями лучевого энтерита (обильный водянистый стул, стеаторея, признаки синдрома мальабсорбции). Ректоскопия: ограниченный участок гиперемии слизистой оболочки прямой кишки при лучевом проктите

Диагностика. К диагностическим методам, применяемым для установления источника кровотечений из нижних отделов ЖКТ, относятся: • пальцевое ректальное исследование; • исследование кала на скрытую кровь; • аноскопия; • ректороманоскопия; • колоноскопия; • ангиография; • сцинтиграфия; • компьютерная томография и ЯМР.
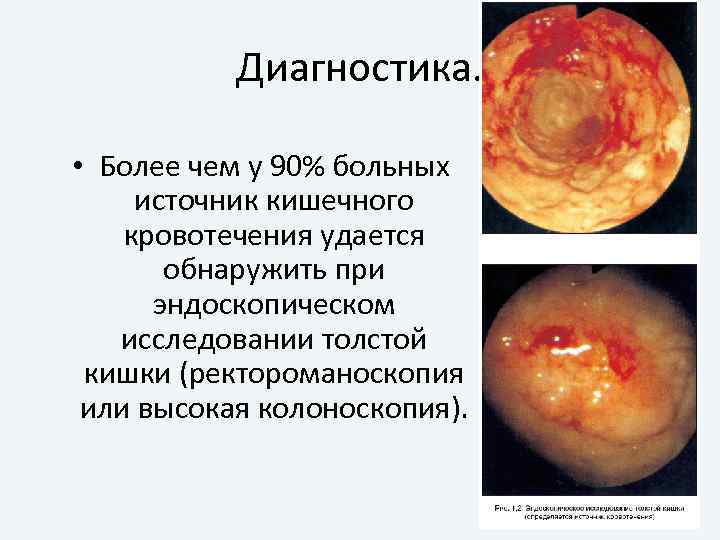
Диагностика. • Более чем у 90% больных источник кишечного кровотечения удается обнаружить при эндоскопическом исследовании толстой кишки (ректороманоскопия или высокая колоноскопия).
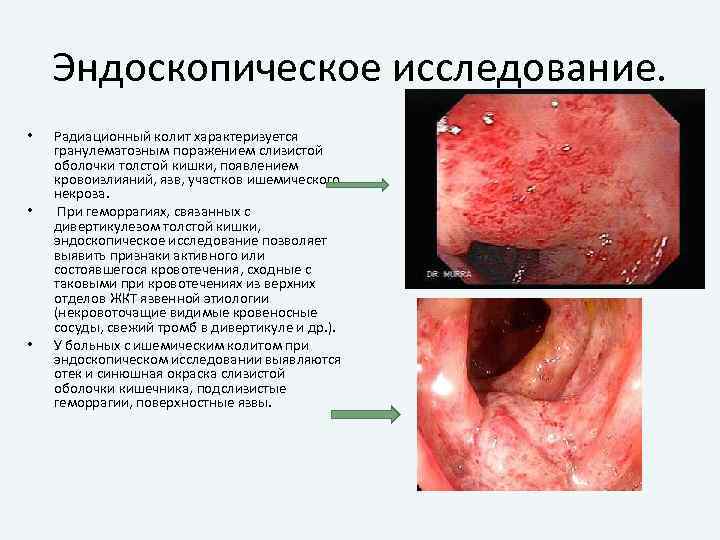
Эндоскопическое исследование. • • • Радиационный колит характеризуется гранулематозным поражением слизистой оболочки толстой кишки, появлением кровоизлияний, язв, участков ишемического некроза. При геморрагиях, связанных с дивертикулезом толстой кишки, эндоскопическое исследование позволяет выявить признаки активного или состоявшегося кровотечения, сходные с таковыми при кровотечениях из верхних отделов ЖКТ язвенной этиологии (некровоточащие видимые кровеносные сосуды, свежий тромб в дивертикуле и др. ). У больных с ишемическим колитом при эндоскопическом исследовании выявляются отек и синюшная окраска слизистой оболочки кишечника, подслизистые геморрагии, поверхностные язвы.
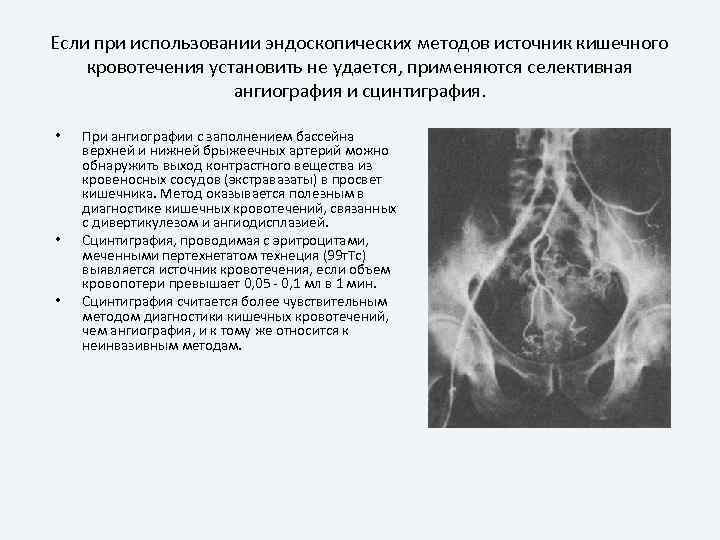
Если при использовании эндоскопических методов источник кишечного кровотечения установить не удается, применяются селективная ангиография и сцинтиграфия. • • • При ангиографии с заполнением бассейна верхней и нижней брыжеечных артерий можно обнаружить выход контрастного вещества из кровеносных сосудов (экстравазаты) в просвет кишечника. Метод оказывается полезным в диагностике кишечных кровотечений, связанных с дивертикулезом и ангиодисплазией. Сцинтиграфия, проводимая с эритроцитами, меченными пертехнетатом технеция (99 т. Тс) выявляется источник кровотечения, если объем кровопотери превышает 0, 05 – 0, 1 мл в 1 мин. Сцинтиграфия считается более чувствительным методом диагностики кишечных кровотечений, чем ангиография, и к тому же относится к неинвазивным методам.

Диагностика. По показаниям могут использоваться и другие методы исследования: • • ультрасонография (включая эндоскопическую), определение раково-эмбрионального антигена, исследование кала на патогенную микрофлору, специальные серологические исследования. В диагностике аортокишечных фистул может оказаться полезным применение компьютерной томографии или магнитной резонансной томографии.
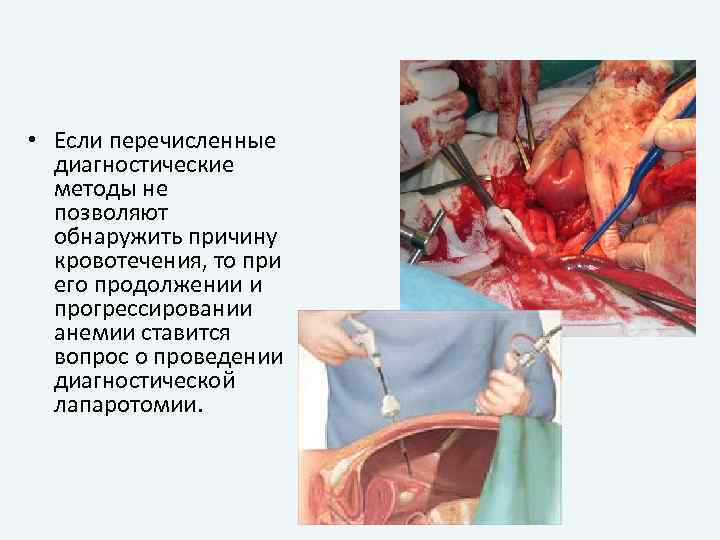
• Если перечисленные диагностические методы не позволяют обнаружить причину кровотечения, то при его продолжении и прогрессировании анемии ставится вопрос о проведении диагностической лапаротомии.

Оккультные кишечные кровотечения распознаются только при обнаружении положительной реакции кала на скрытую кровь.
Источник
Желудочно-кишечное кровотечение – истечение крови из эрозированных или поврежденных патологическим процессом кровеносных сосудов в просвет пищеварительных органов. В зависимости от степени кровопотери и локализации источника желудочно-кишечного кровотечения может возникать рвота цвета «кофейной гущи», дегтеобразный стул (мелена), слабость, тахикардия, головокружение, бледность, холодный пот, обморочные состояния. Источник желудочно-кишечного кровотечения устанавливается в ходе данные ФГДС, энтероскопии, колоноскопии, ректороманоскопии, диагностической лапаротомии. Остановка желудочно-кишечного кровотечения может производиться консервативным или хирургическим путем.
Желудочно-кишечное кровотечение
Желудочно-кишечное кровотечение служит наиболее частым осложнением широкого круга острых или хронических заболеваний органов пищеварения, представляющим потенциальную опасность для жизни пациента. Источником кровотечения может являться любой отдел ЖКТ – пищевод, желудок, тонкий и толстый кишечник. По частоте встречаемости в гастроэнтерологии желудочно-кишечное кровотечение стоит на пятом месте после острого аппендицита, холецистита, панкреатита и ущемленной грыжи.
Причины желудочно-кишечного кровотечения
На сегодняшний день описано более ста заболеваний, которые могут сопровождаться желудочно-кишечным кровотечением. Все геморрагии условно можно разделить на 4 группы: кровотечения при поражении ЖКТ, портальной гипертензии, повреждениях сосудов и заболеваниях крови.
Кровотечения, возникающие при поражениях ЖКТ, могут быть обусловлены язвенной болезнью желудка или язвенной болезнью 12п. кишки, эзофагитом, новообразованиями, дивертикулами, грыжей пищеводного отверстия диафрагмы, болезнью Крона, неспецифическим язвенным колитом, геморроем, анальной трещиной, гельминтозами, травмами, инородными телами и т. д. Желудочно-кишечные кровотечения на фоне портальной гипертензии, как правило, возникают при хронических гепатитах и циррозах печени, тромбозе печеночных вен или системы воротной вены, констриктивном перикардите, сдавливании воротной вены опухолями или рубцами.
Желудочно-кишечные кровотечения, развивающиеся в результате повреждения сосудов, этиологически и патогенетически могут быть связаны с варикозным расширением вен пищевода и желудка, узелковым периартериитом, системной красной волчанкой, склеродермией, ревматизмом, септическим эндокардитом, авитаминозом С, атеросклерозом, болезнью Рандю-Ослера, тромбозом мезентериальных сосудов и др.
Желудочно-кишечные кровотечения нередко возникают при заболеваниях системы крови: гемофилии, острых и хронических лейкозах, геморрагических диатезах, авитаминозе К, гипопротромбинемии и пр. Факторами, непосредственно провоцирующими желудочно-кишечное кровотечение, могут являться прием аспирина, НПВС, кортикостероидов, алкогольная интоксикация, рвота, контакт с химикатами, физическое напряжение, стресс и др.
Механизм возникновения желудочно-кишечного кровотечения может быть обусловлен нарушением целостности сосудов (при их эрозии, разрыве стенок, склеротических изменениях, эмболии, тромбозе, разрыве аневризм или варикозных узлов, повышенной проницаемости и хрупкости капилляров) либо изменениями в системе гемостаза (при тромбоцитопатии и тромбоцитопении, нарушениях системы свертывания крови). Нередко в механизм развития желудочно-кишечного кровотечения вовлекается как сосудистый, так и гемостазиологический компонент.
Классификация желудочно-кишечных кровотечений
В зависимости от отдела пищеварительного тракта, являющегося источником геморрагии, различают кровотечения из верхних отделов (пищеводные, желудочные, дуоденальные) и нижних отделов ЖКТ (тонкокишечные, толстокишечные, геморроидальные). Желудочно-кишечные кровотечения из верхних отделов пищеварительного тракта составляют 80-90%, из нижних — 10-20% случаев.
В соответствии с этиопатогенетическим механизмом выделяют язвенные и неязвенные желудочно-кишечные кровотечения. По длительности геморрагии различают острые и хронические кровотечения; по выраженности клинических признаков – явные и скрытые; по количеству эпизодов – однократные и рецидивирующие.
По тяжести кровопотери выделяют три степени кровотечений. Легкая степень желудочно-кишечного кровотечения характеризуется ЧСС – 80 в мин., систолическим АД – не ниже 110 мм рт. ст., удовлетворительным состоянием, сохранностью сознания, легким головокружением, нормальным диурезом. Показатели крови: Er — выше 3,5х1012/л, Hb – выше 100 г/л, Ht – более 30%; дефицит ОЦК – не более 20%.
При желудочно-кишечном кровотечении средней тяжести ЧСС составляет 100 уд в мин., систолическое давление – от 110 до 100 мм рт. ст., сознание сохранено, кожные покровы бледные, покрыты холодным потом, диурез умеренно снижен. В крови определяется снижение количества Er до 2,5х1012/л, Hb – до 100-80 г/л, Ht – до 30-25%. Дефицит ОЦК равен 20-30%.
О тяжелой степени желудочно-кишечного кровотечения следует думать при ЧСС более 100 уд. в мин. слабого наполнения и напряжения, систолическом АД менее 100 мм рт. ст., заторможенности пациента, адинамии, резкой бледности, олигурии или анурии. Количество эритроцитов в крови менее 2,5х1012/л, уровень Hb – ниже 80 г/л, Ht – менее 25% при дефиците ОЦК от 30% и выше. Кровотечение с массивной кровопотерей называют профузным.
Симптомы желудочно-кишечного кровотечения
Клиника желудочно-кишечного кровотечения манифестирует с симптомов кровопотери, зависящих от интенсивности геморрагии. Кровотечение из ЖКТ сопровождается слабостью, головокружением, бедностью кожи, потливостью, шумом в ушах, тахикардией, артериальной гипотонией, спутанностью сознания, иногда – обмороками.
При кровотечениях из верхних отделов ЖКТ появляется кровавая рвота (гематомезис), имеющая вид «кофейной гущи», что объясняется контактом крови с соляной кислотой. При профузном желудочно-кишечном кровотечении рвотные массы имеют алый или темно-красный цвет. Другим характерным признаком острых геморрагий из ЖКТ служит дегтеобразный стул (мелена). Наличие в испражнениях сгустков или прожилок алой крови свидетельствует о кровотечении из ободочной, прямой кишки или анального канала.
Симптомы желудочно-кишечного кровотечения сопровождаются признаками основного заболевания, приведшего к осложнению. При этом могут отмечать боли в различных отделах ЖКТ, асцит, симптомы интоксикации, тошнота, дисфагия, отрыжка и т. д. Скрытое желудочно-кишечное кровотечение может быть выявлено только на основании лабораторных признаков — анемии и положительной реакции кала на скрытую кровь.
Диагностика желудочно-кишечного кровотечения
Обследование пациента с желудочно-кишечным кровотечением начинают с тщательного выяснения анамнеза, оценки характера рвотных масс и испражнений, проведения пальцевого ректального исследования. Обращают внимание на окраску кожных покровов: наличие на коже телеангиэктазий, петехий и гематом может свидетельствовать о геморрагическом диатезе; желтушность кожи — о неблагополучии в гепатобилиарной системе или варикозном расширении вен пищевода. Пальпация живота проводится осторожно, во избежание усиления желудочно-кишечного кровотечения.
Из лабораторных показателей проводится подсчет эритроцитов, гемоглобина, гематокритного числа, тромбоцитов; исследование коагулограммы, определение уровня креатинина, мочевины, печеночных проб. В зависимости от подозреваемого источника геморрагии в диагностике желудочно-кишечных кровотечений могут применяться различные рентгенологические методы: рентгенография пищевода, рентгенография желудка, ирригоскопия, ангиография мезентериальных сосудов, целиакография. Наиболее быстрым и точным методом обследования ЖКТ является эндоскопия (эзофагоскопия, гастроскопия, ФГДС, колоноскопия), позволяющая обнаружить даже поверхностные дефекты слизистой и непосредственный источник желудочно-кишечного кровотечения.
Для подтверждения желудочно-кишечного кровотечения и выявления его точной локализации используются радиоизотопные исследования (сцинтиграфия ЖКТ с мечеными эритроцитами, динамическая сцинтиграфия пищевода и желудка, статическая сцинтиграфия кишечника и др.), МСКТ органов брюшной полости. Желудочно-кишечные кровотечения необходимо дифференцировать от легочных и носоглоточных кровотечений, для чего используют рентгенологическое и эндоскопическое обследование бронхов и носоглотки.
Лечение желудочно-кишечных кровотечений
Пациенты с подозрением на желудочно-кишечное кровотечение подлежат немедленной госпитализации в хирургическое отделение. После уточнения локализации, причин и интенсивности кровотечения определяется лечебная тактика.
При массивной кровопотере проводится гемотрансфузионная, инфузионная и гемостатическая терапия. Консервативная тактика при желудочно-кишечном кровотечении является обоснованной в случае геморрагии, развившейся на почве нарушения гемостаза; наличия тяжелых интеркуррентных заболеваний (сердечной недостаточности, пороков сердца и др.), неоперабельных раковых процессов, тяжелого лейкоза.
При кровотечении из варикозно расширенных вен пищевода может проводиться его эндоскопическая остановка путем лигирования или склерозирования измененных сосудов. По показаниям прибегают к эндоскопической остановке гастродуоденального кровотечения, колоноскопии с электрокоагуляцией или обкалыванием кровоточащих сосудов.
В ряде случаев требуется хирургическая остановка желудочно-кишечного кровотечения. Так, при язве желудка производится прошивание кровоточащего дефекта или экономная резекция желудка. При язве 12-перстной кишки, осложненной кровотечением, прошивание язвы дополняют стволовой ваготомией и пилоропластикой либо антрумэктомией. Если кровотечение вызвано неспецифическим язвенным колитом, производят субтотальную резекцию толстой кишки с наложением илео- и сигмостомы.
Прогноз при желудочно-кишечных кровотечениях зависит от причин, степени кровопотери и общесоматического фона (возраста пациента, сопутствующих заболеваний). Риск неблагоприятного исхода всегда крайне высок.
Источник