Желудочно кишечные кровотечения диагностика на догоспитальном этапе
Желудочно-кишечные кровотечения. Неотложная помощь при желудочко-кишечных кровотечениях.Причины желудочно-кишечных кровотечений многочисленны и разнообразны. Анамнез заболевания: возраст, какие лекарственные средства и продукты питания принимал (аспирин, НПВП, препараты железа, активированный уголь, шпинат). Наиболее частые причины желудочно-кишечных кровотечений
Рвотные массы и стул: количество, цвет (кофейной гущи для верхнего отдела ЖКТ), состав. Стул – цвет (черный – мелена, каштанового оттенка – гематохез, ярко красная кровь). Важным признаком желудочного кровотечения (наряду с общими симптомами острого малокровия является кровавая рвота. Кровавая рвота наступает обычно не сразу после начала кровотечения, а лишь при переполнении желудка кровью. При Листанном желудочном кровотечении выделение крови сопровождается рвотными движениями; в излившейся крови, как правило обнаруживаются остатки пищи; выделившаяся кровь обычно темного цвета (иногда темно-бурого), со сгустками. Однако при обильных кровотечениях кровь может быть и алого цвета, так как не успевает подвергнуться действию желудочного сока. Помимо рвоты, при желудочном кровотечении появляется (обычно на 2 сутки) черный стул, жидкий, кашицеобразный; клейкие испражнения со зловонным запахом. Дополнительные методы обследования при желудочко-кишечных кровотечениях.Пальцевое ректальное исследование – опухоль прямой кишки, геморрой, осложненный кровотечением, анальная трещина. В случае гематохезии проводят проктосигмоидо- или колоноскопию. ФГДС наиболее чувствительное и специфичное исследование для определения источника кровотечения из верхнего отдела ЖКТ; оно выявляет очевидный или потенциальный источник кровотечения более чем в 80% случаев. Критерии степени тяжести кровотечения Неотложные меры при кровотечениях из органов ЖКТОбщая гемостатическая консервативная терапия. Средства, обладающие гемостатическим и ангиопротективными свойствами: Остальные мероприятия по ведению и лечению этой группы больных находится в компетенции хирургов. Учебное видео – шоковый индекс Альговера, степени кровопотери и анемииСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. – Также рекомендуем “Кровь в моче – гематурия. Неотложная помощь при кровотечениях.” Оглавление темы “Неотложная помощь и тактика в терапии.”: |
Источник
Острые желудочно-кишечные кровотечения являются осложнениями более чем 100 заболеваний различной этиологии. Их клинические проявления могут быть симулированы болезнями органов дыхания (туберкулез, рак, бронхоэктазии и др.), которые приводят к обильному кровохарканью, заглатыванию крови, последующей рвоте кровью и мелене. По частоте они занимают 5-е место среди острых заболеваний органов брюшной полости, уступая острому аппендициту, острому холециститу, острому панкреатиту, ущемленной грыже и опережая острую кишечную непроходимость и прободную язву желудка и двенадцатиперстной кишки.
Наиболее часто эти кровотечения возникают на почве язвенной болезни (60-75%). Желудочно-кишечные кровотечения неязвенной этиологии могут быть обусловлены опухолями пищеварительного канала, эрозивным гастритом, синдромом Маллори-Вейсса, гипертензией в системе воротной вены, грыжами пищеводного отверстия диафрагмы, болезнями крови (болезнями Банти, Верльгофа, Щенлейна-Геноха, гемофилией и др.), а также заболеваниями сердечно-сосудистой системы (атеросклерозом, гипертонической болезнью, ревматизмом и др.).
Клиническая картина при остром желудочно-кишечном кровотечении зависит прежде всего от его интенсивности, характера основного заболевания, возраста больного, наличия сопутствующей патологии.
В клиническом течении острых желудочно-кишечных кровотечений следует выделить две фазы: скрытого течения и явных признаков кровотечения.
Первая фаза начинается с поступления крови в просвет пищеварительного канала и проявляется признаками нарушения внутриорганного кровотока – слабостью, головокружением, шумом в ушах, бледностью кожных покровов, тахикардией, тошнотой, потливостью и обмороком. Этот период может быть кратковременным или же продолжаться в течение нескольких часов и даже суток. Клиническая диагностика в этот период чрезвычайно сложна. Нередко это состояние объясняют вегетососудистой дистонией, инфарктом миокарда, беременностью, последствием закрытой черепно-мозговой травмы и др. Заподозрить острое желудочно-кишечное кровотечение позволяет только внимательное изучение жалоб больного, анамнеза и начальных симптомов заболевания.
Кровавая рвота или рвота цвета кофейной гущи, дегтеобразный стул (мелена) – наиболее достоверные признаки желудочно-кишечного кровотечения. Они характерны для начальной стадии второй фазы. При этом сам факт желудочно-кишечного кровотечения не вызывает сомнения, хотя причины и локализация источника нередко остаются неясными.
На догоспитальном этапе нет необходимости во что бы то ни стало выяснить этиологию кровотечения. Сам факт желудочно-кишечного кровотечения является показанием к проведению неотложных лечебных мероприятий и срочной госпитализации больного в хирургический стационар.
В то же время тщательное выяснение жалоб больного и анамнеза заболевания позволяет у 50 % больных установить источник кровотечения. Наличие язвенного анамнеза у больного, а также болевого и диспептического синдромов за несколько дней до начала кровотечения и исчезновение боли после появления кровотечения (симптом Бергманна) свидетельствует о язвенной природе кровотечения.
Для желудочно-кишечных кровотечений опухолевого генеза, особенно рака желудка, характерен предшествующий кровотечению симптомокомплекс малых признаков рака желудка: тупая постоянная ноющая боль в надчревной области, снижение аппетита, похудение, нарушение сна, раздражительность, повышенная утомляемость. В запущенных случаях в надчревной области можно пропальпировать опухолевидное образование, увеличенную бугристую печень и выявить асцит.
Для опухолей высокой локализации (пищевод, кардиальный отдел желудка) характерны рвота кровью, боль в надчревной области или за грудиной, дисфагия; а для опухолей нижних отделов пищеварительной системы (толстая кишка) – выделение крови при дефекации, боль в области локализации патологического процесса, явления обтурационной кишечной непроходимости в анамнезе.
Кровотечение из варикозно расширенных вен пищевода начинается внезапной обильной рвотой кровью. В анамнезе, как правило, имеются указания на заболевания печени, сердечнососудистой и дыхательной системы. Печень увеличена, отмечаются иктеричность кожных покровов, расширенные подкожные вены передней брюшной стенки, нередко асцит.
Острый геморрагический гастрит и острые язвы, осложненные кровотечением, могут возникать на фоне экзо- и эндогенной интоксикации, а также приема ульцерогенных препаратов (производные ацетилсалициловой кислоты, нестероидные гормоны).
Происхождение синдрома Маллори-Вейсса обусловлено продольными разрывами слизистой оболочки и глубжележащих слоев кардиального отдела желудка и пищевода при натужной рвоте, переполненном желудке и закрытом привратнике, когда резко повышается давление в кардиальном отделе желудка и пищеводе, происходит их дилатация. Это приводит к разрыву слизистой оболочки и подслизистого слоя, повреждению подслизистого сосудистого сплетения, а в тяжелых случаях – и глубже расположенных крупных сосудов, появлению острого профузного желудочного кровотечения. Синдром Маллори-Вейсса наблюдается чаще всего у лиц, злоупотребляющих алкоголем (до 80 % случаев). Наряду с этим обнаруживают и другие явные причины натужной рвоты и возникновения острого желудочного кровотечения: переедание, острые заболевания пищеварительной системы, сахарный диабет, тяжелый кашель, акт дефекации, подъем тяжести.
Источником кровотечения могут быть также грыжи пищеводного отверстия диафрагмы, для которых характерны скрытое или умеренное кровотечение и развитие гипохромной анемии. Таких больных беспокоят загрудинная боль, усиливающаяся при наклонах туловища и в ночное время, различной степени выраженности дисфагия, тошнота, отрыжка и др.
Для выявления источника кровотечения следует провести ректальное исследование, позволяющее обнаружить новообразование, разрыв или тромбоз геморроидального узла и др. Важное значение имеет определение цвета и консистенции каловых масс. Кал с примесью свежей крови характерен для кровотечения из нижних отделов толстой кишки. Жидкий дегтеобразный стул (мелена) свидетельствует о профузном кровотечении из верхних отделов пищеварительной системы (как правило, при гастродуоденальной язве). При этом могут наблюдаться бледность кожных покровов, тахикардия, снижение артериального давления, потеря сознания и коллапс. Оформленный стул черного цвета бывает у больных с незначительным или умеренным желудочно-кишечным кровотечением и гемобилией (кровотечением из желчных протоков).
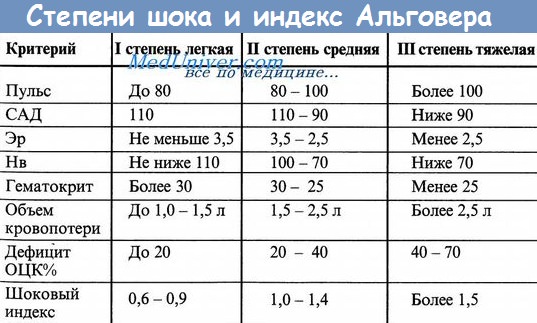
Определение степени тяжести желудочно-кишечного кровотечения
Степень тяжести кровотечения | Клинические данные | Гематологические данные | Предполагаемое снижение ОЦК |
Слабое | Не выражены | Гемоглобин более 100 г/л, Гематокрит 0,44 0,5, шоковый индекс 0,6 | До 10- 15% (500-700 мл) |
Умеренное | Пульс до 100 в 1 мин. Систолическое артериальное давление 90 – 100 мм рт.ст. ЦВД выше 40 мм вод.ст. Кожные покровы бледные, сухие. Диурез более 30 мл/ч | Гемоглобин 80-90 г/л, Гематокрит 0,38 0,32, шоковый индекс 0,8-1,2 | 15-20% (до 1,5 л) |
Средней тяжести | Пульс 120 в 1 мин, Систолическое артериальное давление 70 – 85 мм рт.ст. ЦВД 30-35 мм вод.ст. Выраженная бледность кожных покровов, беспокойство, холодный пот. Диурез менее 25 мл/ч | Гемоглобин 70 80 г/л, Гематокрит 0,3 -0,22, шоковый индекс 1,3-2 | 25-30% (до 2 л) |
Тяжелое | Пульс более 120 в 1 мин, слабый, нитевидный. Систолическое артериальное давление ниже 70 мм рт.ст. ЦВД ниже 30 мм вод.ст. Ступор, холодный липкий пот. Анурия | Гемоглобин менее 70 г/л, Гематокрит менее 0,22, шоковый индекс выше 2 | Более 35 % (более 2 л) |
При ректальном кровотечении выделяется алая кровь (иногда в виде «брызг» или сгустков).
Клиническая картина острого желудочно-кишечного кровотечения зависит от степени его тяжести. Различают слабое, умеренное, средней тяжести и тяжелое кровотечение.
Больных с признаками желудочно-кишечного кровотечения следует немедленно госпитализировать в хирургический стационар.
На догоспитальном этапе необходимо провести следующие лечебные мероприятия. Больного укладывают в горизонтальное положение, накладывают холод на надчревную область. Устанавливают назогастральный зонд, промывают желудок ледяной 5 % аминокапроновой кислотой и вводят в желудок 2 мл 0,1 % раствора норадреналина гидротартрата. Запрещается прием пищи и жидкостей per os. Внутривенно вводят гемостатические препараты: 10 мл 10 % раствора кальция хлорида, 2 мл 5 % раствора дицинона, 200 мл аминокапроновой кислоты, а также 2 мл гистодила, 5-10 мл 1 % раствора амбена. Можно повторно ввести один из перечисленных препаратов. Проводят инфузии кристаллоидных и гемодинамических плазмозамещающих растворов (желатиноль, полиглюкин, реополиглюкин) для восполнения ОЦК (вначале струйно, а при увеличении систолического артериального давления более 80 мм рт.ст. – капельно). Транспортировку больного осуществляют на носилках в положении лежа, а при наличии коллапса – в положении Тренделенбурга, одновременно проводя кислородотерапию.
В условиях хирургического стационара уточняют диагноз, определяют локализацию источника кровотечения, применяя весь доступный арсенал дополнительных инструментальных и лабораторных методов исследования, проводят интенсивную консервативную терапию, а при необходимости – оперативное лечение.
Источник
Глава 20
ЖЕЛУДОЧНО-КИШЕЧНОЕ КРОВОТЕЧЕНИЕ
Желудочно-кишечное
кровотечение до настоящего времени остается одним из грозных осложнений
многих заболеваний пищеварительного тракта и нередко является причиной
летального исхода.
Кровотечение из верхних отделов ЖКТ
Распространенность
Чаще
всего кровотечения происходят из верхнего отдела ЖКТ (выше связки
Трейтца). Смертность от кровотечений из верхних отделов ЖКТ составляет
примерно 7% в США, l4% – в Великобритании, 12,8-13,5% в России (Москва);
частота летальных исходов при кровотечениях из нижних отделов ЖКТ
составляет 3,6%.
Этиология
Среди
причин кровотечений из верхних отделов ЖКТ на 1-м месте стоят
эрозивно-язвенные поражения желудка и ДПК. Массивные и нередко
рецидивирующие кровотечения встречаются при постбуль-барных язвах, часто
осложняются геморрагическими проявлениями гастро- и дуоденопатии на
фоне приема НПВП. Немаловажное значение в этиологии желудочно-кишечного
кровотечения, его рецидивов у больных с язвенной болезнью имеет
инфицирование больных H. pylori, особенно в случаях неполноценной эрадикации H. pylori, а также кислотно-пептический фактор.
К
факторам риска желудочно-кишечного кровотечения следует отнести:
наличие кровотечений в анамнезе; возраст пациентов старше 60 лет;
постбульбарные, особенно гигантские язвы; сопутствующую печеночную,
почечную или сердечную недостаточность, острый коронарный синдром;
эндокринные системные заболевания; опухолевую патологию; прием НПВП
(особенно бесконтрольный); злоупотребление алкоголем.
Патогенез
При
остром кровотечении степень кровопотери может быть различной. В случае
массивной кровопотери падает ОЦК, возникает его несоответствие
сосудистому руслу, происходит снижение АД, учащение пульса, уменьшение
минутного объема кровообращения, что вызывает рост общего
периферического сосудистого сопротивления за счет компенсационного,
генерализованного спазма сосудов. Данный компенсаторный механизм
кратковременен и при продолжающейся кровопотере в организме могут
наступить необратимые гипоксичес-кие явления. В первую очередь страдает
функция печени, в которой могут возникать очаги некроза.
По
течению в развитии любого кровотечения различают два периода:
латентный, с момента поступления крови в пищеварительный тракт, и
генерализованный, проявляющийся такими явными признаками кровопотери,
как шум в ушах, головокружение, слабость, холодный пот, сердцебиение,
падение АД, обморок. Продолжительность первого периода зависит от темпов
и объема кровотечения и занимает от нескольких минут до суток.
Клинические проявления
Явный
период кровотечения из верхних отделов ЖКТ начинается со рвоты кровью
(ярко-красная кровь, темные сгустки или рвота «кофейной гущей»), мелены
(черный, дёгтеобразный, мажущийся стул со специфическим, зловонным
запахом), при массивном кровотечении из верхних отделов ЖКТ в кале также
может появиться обильная алая кровь.Одновременно отмечается
беспокойство больного или заторможенность, бледность, снижение АД,
тахикардия, в ряде случаев бради-кардия, связанная с вагусным влиянием.
Диагностика кровотечений
из верхних отделов ЖКТ строится на тщательном анализе жалоб, анамнеза
(наличие язвенной болезни, постоянный прием НПВП, хронические
заболевания печени) и данных осмотра (внезапная, немотивированная
слабость, бледность кожных покровов и слизистых оболочек).
Основным
методом диагностики кровотечений из верхнего отдела ЖКТ является
эндоскопическая визуализация места кровотечения при ЭФГДС.
Кровотечение из расширенных вен пищевода и желудка чаще возникает из больших узлов или измененных вен.
При синдроме Мэллори-Вейса источником кровотечения является разрыв слизистой около гастроэзофагеального перехода, возникший
при интенсивной рвоте, сопровождаемой пролапсом в пищевод слизистой оболочки желудка.
Осложнения – острая постгеморрагическая анемия.
Лечение
Ведение больных с наличием кровотечения из верхних отделов ЖКТ осуществляется в три этапа:
1. Неотложные
мероприятия, направленные на выявление источника кровотечения, его
остановки и коррекции гемодинамических и метаболических расстройств.
2. Лечение,
направленное на восстановление целостности пораженного органа с учетом
этиологии и патогенеза основного заболевания.
3. Профилактика рецидивов кровотечения, включающая рациональную терапию основного заболевания.
На
первом этапе в комплекс необходимых мероприятий входят: обеспечение
проходимости дыхательных путей (положение на боку, введение
назогастрального зонда) и внутривенного доступа, определение группы
крови, резус фактора и биологической совместимости (если это не было
сделано ранее). Исследование крови на гемоглобин и гематокрит,
определение количества форменных элементов, состояния свертывающей
системы крови, мочевины, электролитов, глюкозы, функциональных проб
печени; мониторинг газов артериальной крови. При значительной
кровопотере необходимо восстановление ОЦК (переливание физиологического
раствора, при наличии признаков задержки натрия в организме – 5%
раствора декстрозы). Если появляются признаки падения ОЦК необходимо
переливание в течение часа 0,5-1 л коллоидного раствора с последующей
гемотрансфузией эритромассы или цельной крови (при большом объеме
кровопотери второе предпочтительнее). Во время проведения инфузионной
терапии необходимо внимательно следить за диурезом, поддерживая его на
уровне, превышающем 30 мл/ч и остерегаться перегрузки объемом.
Одновременно следует предпринимать меры по прекращению кровотечения.
Если по каким-либо причинам проведение эндоскопии невозможно, то можно
попытаться остановить кровотечение терапевтическими методами: промывание
желудка ледяной водой и введение антисекреторных средств, обладающих
кроме влияния на секрецию способностью уменьшать кровоток в слизистой
оболочке (блокаторы кислотной продукции при эрозивно-язвенных
кровотечениях). Одновременно с блокаторами кислотной продукции назначают
цитопротективные средства (сукральфат, препараты коллоидного висмута).
Диагностическая
и лечебная эндоскопия (аргоноплазменная коагуляция, электрокоагуляция,
лазерная фотокоагуляция, диатермокоагу-ляция, клипирование, химическая
коагуляция с дегидратацией и др.) значительно улучшает результаты
терапии кровотечения из верхних отделов ЖКТ. Эндоскопические методы
гемостаза применяются при кровотечениях типов FIa и Fib или при угрозе
рецидива – типы FIIa и FIIb.
При
кровотечениях из расширенных вен пищевода и желудка препаратом выбора
является синтетический аналог соматостатина (окт-реотид), вытеснивший в
настоящее время вазопрессин.
Кровотечение при дуодените почти всегда останавливается спонтанно, редко требуя лечебной эндоскопии.
Профилактика
Для профилактики кровотечений, вызванных приемом НПВП при ассоциации с H. pylori, больным, продолжающим принимать противовоспалительные средства по показаниям, необходим прием ИПП или мизопростола.
Прогноз
Наиболее
опасными в прогностическом отношении являются случаи рецидивирующего
кровотечения. К факторам риска повторного кровотечения относятся
эндоскопически выявляемые признаки угрозы повторного кровотечения
(струйное продолжающееся кровотечение, просачивание крови,
затромбированный сосуд и видимый не кровоточащий сосуд). Данные
визуальные признаки чаще всего сопровождают эрозивно-язвенные поражения
ЖКТ. Считается, что указанные признаки кровотечения имеют большее
значение для язвы желудка, чем для дуоденальной язвы.
Кровотечение из нижних отделов ЖКТ
Распространенность
Кровотечение из нижних отделов ЖКТ встречается реже, чем из верхних отделов.
В
настоящее время отмечается тенденция к уменьшению смертности от острого
кровотечения из нижних отделов ЖКТ, что связывают с улучшением
диагностики кровотечений, благодаря применению современных методов
диагностики (колоноскопия, ангиография).
Этиология
Наиболее частыми причинами кровотечений из нижнего отдела ЖКТ являются:
• ангиодисплазии тонкой и толстой кишки;
• дивертикулез кишечника (в том числе Меккелев дивертикул);
• опухоли и полипы толстой кишки;
• опухоли тонкой кишки;
• хронические воспалительные заболевания кишечника;
• инфекционные колиты;
• туберкулез кишечника;
• геморрой и анальные трещины;
• инородные тела и травмы кишечника;
• аортокишечные свищи;
• гельминтозы.
Клинические проявления
При
дивертикулезе кишечника кровоточащий дивертикул чаще обнаруживается в
левых отделах толстой кишки. Чаще кровотечения возникают при
сопутствующем дивертикулите и при травматизации кровеносных сосудов.
Степень кровопотери может быть опасна для пожилых людей.
Опухолевые
процессы редко дают острое кровотечение, чаще становясь причиной
хронической, скрытой кровопотери и железодефи-цита. Скрытое кровотечение
также чаще сопутствует язвенному колиту и болезни Крона, так как при
данной патологии крупные сосуды, как правило, не повреждаются.
Кровотечение
при геморрое чаще бывает необильным, однако в ряде случаев могут
наблюдаться и массивные кровопотери, требующие неотложных оперативных
мероприятий.
Дивертикулярное
кровотечение, как правило, манифестирует как острое, безболезненное,
склонное проявляться в виде ярко-красной неизмененной крови
(гематохезии), хотя может наблюдаться и мелена, если источник
кровотечения располагается в тонкой кишке. Обычно чем светлее кровь, тем
дистальнее располагается очаг кровотечения. Подобная картина часто
отмечается и при ангиодисплазиях. Дифференциальный диагноз в этих
случаях обычно проводится на основании колоноскопии или ангиографии.
При
неопластических процессах клиника кровотечения обычно представлена в
виде слабых, интермиттирующих кровотечений или в виде стула с
положительной реакцией на скрытую кровь. При внут-
реннем
геморрое болевой синдром, как правило, отсутствует, а кровотечение
может быть в виде струйки алой кровью, наличия крови на туалетной бумаге
или вокруг стула, но не смешанной с калом, который сохраняет свой
обычный цвет. Сохранение содержимым кишечника своего обычного цвета, при
наличии признаков кровотечения, свидетельствует о низком расположении
его источника (в ректосиг-моидном секторе). Кровотечение при геморрое
часто происходит при натуживании или при прохождении твердых каловых
масс (геморрою часто сопутствует хронический запор, затрудняющий акт
дефекации). Подобная картина обычна и для пациентов с кровотечением из
анальных трещин, за исключением того, что анальные трещины часто
сопровождаются резким болевым синдромом. Подобную картину могут давать
также ректальные полипы и карцинома прямой кишки. В этой связи пациентам
с данными симптомами обязательно должны быть проведены аноскопия и
ректороманоскопия.
Кровотечения,
источником которых является Меккелев дивертикул, чаще наблюдаются в
детском возрасте и проявляются в виде безболезненного кровотечения,
которое может быть представлено меленой или яркой алой кровью,
классически описанной как стул в виде «смородинового желе». Здесь также
все зависит от уровня расположения дивертикула. Диагноз ставится на
основании радиоизотопных исследований, но они нередко дают как
ложнонегативные, так и лож-нопозитивные результаты.
Воспалительные
заболевания кишечника характеризует болевой синдром, который, как
правило, предшествует кровотечению. Кровь у данных пациентов обычно
смешивается со стулом, что изменяет его цвет, так как источник
кровотечения чаще расположен выше рек-тосигмоидного отдела толстой
кишки. Одновременно отмечаются и другие признаки болезни, такие, как
диарея, тенезмы и др. Инфекционный колит, вызванный патогенной кишечной
флорой, также часто может быть представлен кровавой диареей, однако
степень кровопо-тери редко существенна. Диагноз в данном случае ставится
на основании сигмоскопии с биопсией и посевом кала.
При
поражении толстой кишки ишемического типа отмечается коликообразная боль
в брюшной полости, чаще слева, в области левого селезеночного изгиба
ободочной кишки. Боль сопровождается в пределах суток кровавой диареей.
Для данного вида кровотечения характерна минимальная кровопотеря,
значительно реже отмечается массивное кровотечение. Диагностика
проводится рентгенологически и колоноскопически с биопсией.
Диагноз, дифференциальный диагноз
Большое
значение в диагностике кровотечений из нижних отделов ЖКТ имеют
сведения, полученные при сборе анамнеза и объективном обследовании
больного. Следует учитывать отягощённую наследственность, перенесенную и
имеющуюся хроническую патологию (онкологические заболевания у пациента и
родственников, в том числе семейный полипоз толстой кишки, гепатит,
цирроз печени, урогенитальная патология), а также условия жизни и
работы, контакт с животными и пр.
Осмотр
больного часто может дать много сведений, например наличие
множественных телеангиэктазий на коже и слизистых предполагает их
наличие и в кишечной стенке. Кроме того, важно учитывать симптомы
имеющейся постгеморрагической железодефицитной анемии, абдоминальных
болей, диареи, анорексии, потери веса или наличия пальпируемых
образований в брюшной полости. Неоценимое значение в диагностике
кровотечений из нижних отделов ЖКТ имеет колоноскопия, а в случаях с
прогрессирующей кровопотерей пациентам показана ангиография.
Не
стоит забывать и о пальцевом ректальном исследовании, а также об
исследовании кала на скрытую кровь. Среди специальных методов
исследования, помогающих в диагностике кровотечений и их причин в
сложных случаях, аноскопия, ректороманоскопия, колоноскопия с биопсией,
радиоизотопные исследования и компьютерная томография.
Осложнения – острая постгеморрагическая анемия.
Лечение
Наиболее
эффективной терапией дивертикулярного и ангиодис-пластического
кровотечений являются: селективная катетеризация с внутриартериальным
введением вазопрессина; чрескатетерная эмбо-лизация кишечных артерий;
эндоскопическая электро- и лазерокоа-гуляция; склеротерапия. При
геморрое могут быть применены такие методы, как местная (в свечах)
сосудосуживающая терапия, внутрь назначают 10% раствор хлорида кальция.
При массивном кровотечении может применяться тампонада прямой кишки. При
повторных кровотечениях показано оперативное лечение. При внутреннем
геморрое в некоторых случаях назначается склерозирующая терапия
варикоцидом, этаксисклероном и другими средствами.
Профилактика
Большое значение придается лечению у данных больных хронического запора. Хороший эффект дает применение препаратов лакту-
лозы (дюфалак), мягчительных слабительных, в том числе вводимых ректально.
Прогноз
Прогноз
при неопухолевой причине кровотечений и своевременном лечении
благоприятный. Длительное скрытое кровотечение может приводить к
хронической железодефицитной анемии.
Источник