Желудочно кишечных заболеваний детей человека
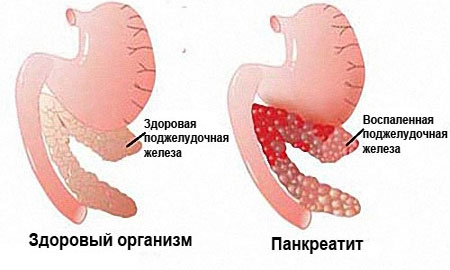
Основные заболевания желудочно-кишечного тракта у детей
В последнее время наблюдается рост патологии органов пищеварения у детей в результате влияния многих факторов:
— плохая экология, тесно связанная с широким распространением вирусного, бактериального, паразитарного заражений;
— несбалансированное питание, употребление в пищу продуктов, содержащих консерванты и красители, ограниченное употребление пищевых волокон, большой вред наносит так называемое «быстрое питание», которое так любят дети — газированные и охлажденные напитки;
— рост аллергических реакций (детский аллерголог Москва — поликлиника «Маркушка»);
— возрастание роли нервно-психических факторов;
— неврозы и нейроциркулярные дисфункции (электроэнцефалограмма детям — поликлиника «Маркушка»);
— наследственность (выявляется в 90% случаев хронических патологий пищеварения у детей).
Детские гастроэнтерологи выявляют два основных возрастных пика патологий желудочно-кишечного тракта у детей: 5-6 лет и 9-11 лет. Лечение заболеваний желудочно-кишечного тракта у детей должно проводиться только детским гастроэнтерологом.
Основными заболеваниями органов пищеварения у детей являются следующие.
Диарея (понос). Следствие нарушения всасывания различных пищевых веществ вследствие снижения активности пищеварительных ферментов. Причиной диареи может быть как искусственное вскармливание, нарушение режима питания, так и инфекционно-воспалительные процессы в кишечнике. Острая длительная диарея может привести к сильному обезвоживанию организма ребенка.
Запоры. Хроническая задержка опорожнения кишечника, продолжающаяся более 2-х суток. Причинами запоров могут быть: нарушение режима и сбалансированности питания, неправильное анатомическое строение отделов толстого кишечника, побочное действие медикаментов, психологические проблемы. Длительный запор у ребенка может привести к появлению слабости, снижению аппетита, бледности, головным болям, аллергическим реакциям, гнойничковым поражениям кожи.
Хронический гастрит. Хронические воспаление слизистой оболочки желудка. У детей хронический гастрит, как правило, сочетается с поражением двенадцатиперстной кишки, желчевыводящих путей, поджелудочной железы. Часто возникает из-за нарушений питания. Значительную роль играет наличие в организме Helicobacter pylori. Основные симптомы – боли в эпигастральной области либо натощак, либо через 1,5-2 часа после еды, изжога, отрыжка воздухом, или кислым, тошнота, запоры или поносы. Язык обложен, может быть неприятный запах изо рта.
Острый гастрит. Острое воспаление слизистой оболочки желудка. Возникает в результате приема пищи, содержащей болезнетворные бактерии, или при нарушении пищевого режима (большое количество грубой пищи, незрелые овощи и фрукты и т.п.). Может сопровождаться повышением температуры тела, тошнотой, слабостью, рвотой, схваткообразными болями в животе, вздутием живота.
Острый гастроэнтерит. Воспалительное заболевание желудка и тонкого кишечника. Причины те же, что и у острого гастрита. Симптомы: повышение температуры тела, рвота, отсутствие аппетита,, боль по всему животу, урчание, вздутие живота, понос.
Язвенная болезнь желудка и двенадцатиперстной кишки. Отмечается в основном у детей школьного возраста. Болезнь чаще всего имеет наследственную природу, а также бывает связана с особенностями нервной системы (повышенная возбудимость, реакция на стрессы). Характерны сильные длительные боли в эпигастрии и в области пупка, возникающие через 2-4 часа после еды, ночью или «голодные боли» натощак, иногда отдающие в поясницу, правое плечо, лопатку. Отмечаются тошнота, рвота, изжога, отрыжка. Течение у детей часто затяжное, с рецидивами. Важную роль в развитии язвенной болезни отводят Helicobacter pylori.
Хронический дуоденит. Хроническое воспаление двенадцатиперстной кишки. У детей чаще всего возникает на фоне хронического гастрита, язвенной болезни, патологии желчных путей. Характерны боли ноющего характера в верхней области живота, тошнота, изжога, отрыжка.
Хронический энтероколит. Воспалительное заболевание одновременно толстого и тонкого кишечника (энтерит – воспаление тонкого кишечника, колит – воспаление толстого кишечника). Возникает, как правило, после перенесенных острых инфекционных желудочно-кишечных заболеваний. Характерны частые болезненные или неустойчивые испражнения, метеоризм, спазмы, боли, общая слабость, отсутствие аппетита.
Дискенезия желчевыводящих путей. Для детей характерно сочетание поражения желчевыводящих путей и гастродуоденальной зоны. Болезнь характеризуется болями в области печени и желчного пузыря, горечью во рту, иногда рвотой.
Хронический и острый гепатиты. Воспалительные заболевания печени длительностью более 6 месяцев (хроническая форма) и до 6 месяцев (острый гепатит). Основная причина – вирусная инфекция (вирусы гепатита, цитомегаловирус), врожденные и наследственные заболевания, токсические поражения печени. Чаще всего дети жалуются на боли или тяжесть в правом подреберье, слабость, снижение аппетита. Иногда наблюдается желтушное окрашивание склер и кожи, тошнота, неустойчивый стул. Лечится в стационаре. Вакцинация детей от гепатита в детской поликлинике «Маркушка».
Хронический холецистит (холецистохолангит). Хроническое воспалительное заболевание желчевыводящих путей, которым страдают дети дошкольного и школьного возраста. Вызывается инфекцией (кишечная палочка, стрептококки, стафилококки, энтерококк и др.), либо как осложнение после гепатита, энтеровирусной инфекции. Основной симптом – боли в правом подреберье, в области пупка, тошнота, рвота, повышенная температура тела.
Хронический панкреатит. Хроническое воспаление поджелудочной железы. Характерны интенсивные боли в эпигастрии, в левом подреберье, иногда по всему животу, отдающие в поясницу, спину, левую руку. У ребенка возникает отвращение к еде, тошнота, повторная рвота, метеоризм, запоры или жидкий стул.
Это далеко не полный перечень заболеваний пищеварительной системы у детей. Лечение, лекарственная терапия должна назначаться только детским гастроэнтерологом и строго соответствовать поставленному им диагнозу.
Прививки детям до года — детская поликлиника «Маркушка».
Источник
Здоровый процесс пищеварения – залог нормального самочувствия ребенка. Но зачастую об этом родители вспоминают поздно, что подтверждает статистика, в последние годы не дающая утешительных прогнозов. Согласно данным медиков, сегодня отмечается рост патологий ЖКТ среди новорожденных и малышей постарше. Почему так происходит и чего стоит опасаться?
.jpg)
Фото: Рост патологий ЖКТ среди детей разного возраста
Причины
На развитие патологических процессов ЖКТ оказывает влияние ряд моментов:
- Неблагоприятная экологическая обстановка
- Нарушения в работе эндокринной системы
- Низкое качество продуктов
- Нарушение правил приготовления пищи
- Сбои в работе иммунной системы
- Нейроциркулярные дисфункции
- Наследственность
Фото:Сбои в работе иммунной системы
Как видно, список опасных для нормальной работы ЖКТ факторов достаточно обширен. Это значит, что беспокойству родителей и последующему обращению к специалистам должны способствовать малейшие колебания в состоянии ребенка. Безотлагательная диагностика патологий может уберечь малыша от серьезных осложнений и дискомфорта, мешающего его полноценной жизни.
Детские гастроэнтерологи склонны выделять два пика патологий ЖКТ у детей, основанных на возрастных рамках — 5-6 лет и 9-11 лет.
.jpg)
Фото: Детский гастроэнтеролог
Симптоматика
Чтобы суметь вовремя помочь чаду, каждый родитель должен ознакомиться с самыми частыми патологическими признаками, затрагивающими ЖКТ.
Диарея
Понос вовсе не является самостоятельным заболеванием. Это симптом, который, между тем, не стоит выпускать из внимания. Часто понос говорит об атаковавшей организм ребенка ОКИ. Последняя может сопровождаться подъемом температуры, болью в животе, общей слабостью организма. Еще одна причина жидкого стула – отравление, развивающееся после употребления ребенком некачественных продуктов или вредных веществ.
Диарея для ребенка любого возраста крайне опасна, так как влечет за собой обезвоживание.
Боль в животе
Пожалуй, это не менее весомый аргумент для обращения к врачу, нежели диарея. Боль в животе может указывать на различные нарушения, быть ноющей или схваткообразной, острой или тупой. Иногда можно точно определить локализацию боли, в других случаях картина остается размытой.

Фото: Боль в животе
Часто при жалобах ребенка на боль в животе родители стараются облегчить дискомфорт посредством спазмолитиков. Врачи предупреждают, что самолечение может завершиться весьма плачевно!
Рвота, тошнота
Согласно заявлениям медиков, указанные признаки наблюдаются у детей в случае присутствия хронических болезней ЖКТ. Но нельзя исключать их присутствие и при острых кишечных расстройствах/инфекциях. Определить происхождение рвоты специалист может по характеру ее процесса.

Фото: Тошнота при заболеваниях ЖКТ
На развитие того или иного заболевания ЖКТ в детском возрасте могут указывать и следующие моменты:
- потеря аппетита;
- изменение насыщаемости;
- жажда;
- нарушение глотания;
- метеоризм;
- запор.
- сухость во рту;
- чувство дискомфорта в животе;
- повышенное слюноотделение.
Распространенные заболевания ЖКТ у детей
Список часто диагностируемых в детском возрасте патологий велик, но мы остановимся на тех, что проявляются с заметной частотой.
Гастрит
Представляет собой воспаление слизистой оболочки желудка. Как правило, недуг возникает в школьном возрасте, когда ребенок впервые знакомится с действительно вредными продуктами и вырабатывает пищевые привычки. Развивается болезнь и по иным причинам:
- нагрузки умственного и физического характера;
- системные аутоиммунно-аллергические и инфекционно-токсические реакции;
- хеликобактерная инфекция.
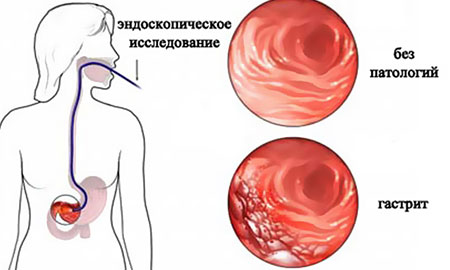
Фото: Гастрит
Острая форма недуга приходит с рвотой, болевым синдромом и общей слабостью. При условии безотлагательной диагностики и качественно подобранной терапии осложнений удается избежать. Помимо приема лекарств (сорбенты, препараты гастроцитопротективного и ферментного ряда) требуется соответствующее диагнозу питание. При сильных болях ребенку назначаются Риабал, Папаверин, Но-шпа, то есть спазмалитики.
Диспепсия
Под этим недугом следует понимать органическое или функциональное расстройство пищеварения. Проявляется патология чувством полного желудка при раннем насыщении, тошнотой и рвотой, непривычным стулом, изжогой. Характерно острое начало с повышением температурных показателей.
Диспепсия может быть простой и токсической. В первом случае страдает работа ЖКТ, во втором происходит сбой в функционировании обменной системы. Токсическая диспепсия вытекает из простой, если та не была качественно пролечена.
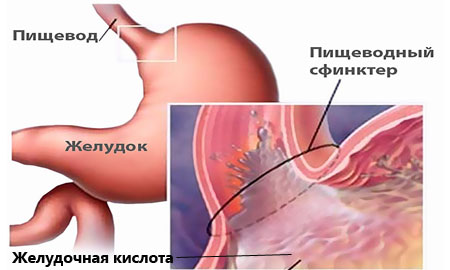
Фото: Диспепсия
Часто диспепсии подвержены дети со слабым иммунитетом.
Недуг возникает при:
- нарушении режима введения прикорма;
- нерегулярном приеме ребенком пищи;
- перегреве организма;
- ОКИ.
Диагностикой при диспепсии должен заниматься детский гастроэнтеролог. Ребенку назначаются УЗИ брюшной полости, рентгенография желудка, лабораторные исследования каловых масс, печеночные пробы, анализы на ферменты поджелудочной железы в моче и крови, исследование кала на яйца глист, копрограмма, электрогастрография.
Терапия базируется на приеме антибактериальных препаратов и витаминов. Ребенку показаны регидрационная помощь (солевые и плазмозаменяющие растворы) и диета.
Панкреатит
Считается одной из самых опасных патологий поджелудочной железы. Характеризуется ее воспалением. Медики заверяют, что предрасположенность к недугу врожденная. Причинами для панкреатита также выступают:
- неправильное питание;
- переедание;
- застойные явления в кишечнике;
- ОКИ;
- пищевые отравления;
- глистные инвазии;
- ненормированный прием лекарств;
- прививки.

Фото: Панкреатит
Очевидным симптомом патологического состояния является рвота после приема тяжелой пищи. Явление возникает неожиданно, а проходит достаточно тяжело. Далее наступает обезвоживание и повышение температурных показателей. Налицо интоксикация: потеря аппетита, вялость, побледнение кожных покровов. Стул становится жирным.
Диагноз ставится по результатам УЗИ и лабораторных исследований. Лечение должно выполняться в стационаре под бдительным контролем медиков и носить симптоматический характер. Требуется специальная диета.
Дискинезия желчевыводящих путей
Недуг характеризуется нарушением оттока желчи в двенадцатиперстную кишку по причине несогласованности сокращений пузырных протоков, желчного пузыря и сфинктерного аппарата. К его развитию ведет расстройство регуляции органа, в котором произошло функциональное нарушение.
Предрасполагающими факторами становятся:
- стресс;
- низкокачественное питание;
- гиподинамия;
- переедание;
- инфекции ЖКТ;
- системные патологии пищеварительного тракта;
- наследственность.
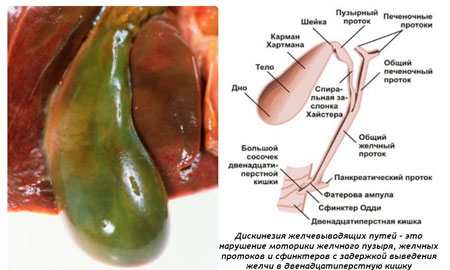
Фото: Дискинезия желчевыводящих путей
Заболевание имеет две формы – гипертоническую и гипотоническую. Основной симптом в первом случае – боль в правом боку, отдающая в правую лопатку. Присутствуют тошнота, рвота, нарушение стула. При заболевании второй формы боль носит схваткообразный характер, отдает в околопупочную область.
Важный момент при диагностике – увеличение размеров печени, что возникает из-за застоя желчи. Для верной постановки диагноза проводятся диагностические приемы: УЗИ желчного пузыря и печени, исследование желчи и крови, копрограмма, дуоденальное сканирование.
Главный терапевтический прием – диета. Рекомендуется прекратить прием жирной, острой и жареной пищи.
Энтероколит
Воспалительное заболевание ЖКТ с локализацией в толстом и тонком кишечнике. Для недуга характерно нарушение функций кишечника.
К развитию патологии часто ведет прием антибиотиков. Среди прочих провоцирующих факторов находятся ОКИ, пищевая аллергия, нарушения в нормальном функционировании желудка, поджелудочной железы и желчного пузыря.
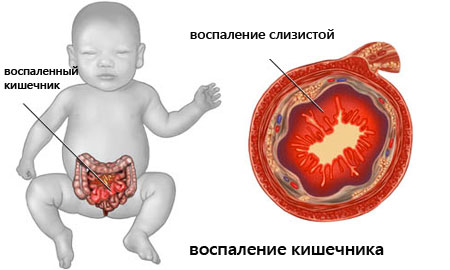
Фото: Энтероколит
Если энтероколит диагностируется у малышей, причиной развития может являться внутриутробная инфекция, носящая название стафилококковый энтероколит.
Проявляется недуг дискомфортом в животе, диареей, метеоризмом. Время спустя присоединяются симптомы обезвоживания, включая потерю массы тела.
Терапия направлена на восстановление функций, нарушенных ранее, подавление роста и уничтожение возбудителя. Также целью лечения выступает предупреждение обострения недуга. Во время лечения ребенку показана диета. Исключаются жирное, соленое и копчености. Ребенку назначаются антибиотики, спазмолитики, ферменты и энтеросорбенты. Не менее важен прием пробиотиков.
Родители должны понимать, что предупредить любой из приведенных в статье и прочих недугов ЖКТ намного легче, нежели вылечить. В качестве профилактики рекомендуется своевременно посещать детских специалистов и следить за питанием ребенка!
Источник
Кишечная инфекция у детей – заболевание, вызывающее воспаление слизистых ЖКТ с расстройством пищеварения и стула. Дети страдают от подобных инфекций чаще взрослых. Это связано с тем, что в юном возрасте гигиенические навыки еще не закреплены, и дети не всегда соблюдают элементарные санитарные правила.
С момента заражения до появления первых симптомов может пройти неколько часов или дней
Как заражаются
Переносчиком инфекции может быть заболевший человек или латентный носитель, выделяющий бактерии и вирусы во внешнюю среду вместе с отправлениями организма, а также с мочой и слюной. Выделение микробов происходит с самого начала заболевания и продолжается до исчезновения всех симптомов.
Кишечной инфекцией можно заразиться только через рот, съев зараженный продукт или выпив грязной воды. Нередко возбудитель болезни попадает в организм через грязные руки или предметы. Наиболее часто случаи кишечной инфекции у детей регистрируются там, где пищу неправильно хранят, обрабатывают или готовят в плохих санитарных условиях. Следует также отметить, что подавляющее большинство инфекционных агентов не погибает на холоде.
Даже если продукт, обсемененный вредными бактериями, долго хранился в морозилке, это не гарантирует его безопасность. Более того, чем дольше пища находится в холодильнике, тем выше вероятность инфицирования вне зависимости от дальнейшей термической обработки.
Чаще всего отравление вызывают скоропортящиеся продукты – мясо, молоко, майонез, яйца и блюда из них. Именно в результате употребления мясо-молочной пищи в организм попадает золотистый стафилококк, сальмонелла, цереус (bacillus cereus), иерсиния, кишечная палочка, шигелла, кампилобактер.
В сырой и вареной рыбе и моллюсках может находиться парагемолитический вибрион, повсеместно распространенный как в морской, так и в пресной воде.
Острая вирусная инфекция «подхватывается» преимущественно бытовым и воздушно-капельным путем. Например, взрослый человек целует ребенка в щеку, оставляя на коже вредоносные микробы. Позже малыш прикасается рукой к месту поцелуя, а затем тянет эту руку в рот: так происходит заражение, в частности, ротавирусной инфекцией.
Так же заражаются дети, которые ходят в детский сад или играют с друзьями: слюна зараженного ребенка попадает на кожу здорового, затем микробы переносятся через руки в ротовую полость и проникают в желудок и кишечник. Собственно заражение может переходить от ребенка к ребенку через поцелуи, плевки и укусы.
Виды и классификация
Кишечная инфекция у детей встречается очень часто и занимает второе место по распространенности после ОРВИ. Кроме того, малыши более уязвимы для вирусов и бактерий, чем взрослые.
Самыми восприимчивыми к острым токсикоинфекциям являются дети до года. Почти половина случаев «кишечного гриппа» приходится на ранний возраст до трех лет. В педиатрической практике наиболее часто встречаются:
- дизентерия (шигеллез);
- сальмонеллез;
- эшерихиоз;
- иерсиниоз;
- кампилобактериоз;
- клостридиоз;
- криптоспоридиоз;
- ротавирусная, плезио-, аэромонадная и стафилококковая инфекция.
Летом кишечная инфекция у детей диагностируется в разы чаще, поскольку в жаркую погоду бактерии быстрее размножаются и вызывают порчу продуктов
По характеру течения заболевание бывает типичным и нетипичным. Типичная кишечная инфекция может протекать в легкой, среднетяжелой и тяжелой форме. Нетипичное протекание означает наличие стертой и расплывчатой либо, напротив, ярко выраженной клинической картины. Выраженность симптомов оценивается по степени поражения органов ЖКТ, дегидратации и отравления.
Кишечная инфекция способна поражать разные отделы ЖКТ и провоцировать воспаление желудка, тонкого и толстого кишечника. Инфекционно-токсический синдром, при котором возникают общие симптомы, обусловленные распространением возбудителя за пределы пищеварительного тракта, чаще развивается у грудных и ослабленных детей.
Сколько длится
Хроническая инфекция может беспокоить ребенка полгода и больше. Затяжным заболевание считается, если его продолжительность более полутора месяцев. При остром кишечном поражении дети выздоравливают не позднее чем через 1.5 месяца.
Характерные признаки
После попадания в пищеварительный тракт вирусы и патогенные микроорганизмы подвергаются воздействию слюны, соляной кислоты и «полезных» бактерий кишечника. Однако даже такая мощная защита иногда не срабатывает при сниженном иммунитете, несбалансированной диете, высокой активности или сверхконцентрации возбудителя.
Определить, что ребенок заразился, можно по ряду характерных признаков, к которым относятся:
- слабость, вялость;
- снижение или абсолютная потеря аппетита;
- повышение температуры;
- тошнота, переходящая в рвоту (нечасто);
- дискомфорт и боли в животе;
- метеоризм;
- кожные высыпания;
- частый и упорный понос.
Большинство описанных симптомов появляются в 100% случаев. Примерно у 1 ребенка из 10 наблюдается задержка мочеиспускания. Почти всегда в каловых массах обнаруживаются следы крови, а сами фекалии жидкие или напоминают рисовый отвар.
Согласно статистике, которую ведет Всемирная Организация Здравоохранения (ВОЗ), каждый год от кишечных инфекций погибает почти два миллиона детей в возрасте до пяти лет.
Основные проявления кишечной токсикоинфекции у взрослых и детей практически идентичны. Однако дети переносят отравление гораздо хуже и чаще сталкиваются с осложнениями. Кроме того у них быстрее развивается обезвоживание. Такую особенность следует обязательно учитывать, и с первых часов болезни давать ребенку пить солевые растворы.
Лечение ребенка, которому не исполнился год, проводится строго в стационаре
Важно знать, что при наличии признаков интоксикации дети до года обязательно госпитализируются и проходят лечение в условиях стационара. В возрасте до 12 месяцев организм стремительно теряет влагу, что может приводить к критическим последствиям вплоть до летального исхода.
Дети, которым исполнился год, обычно лечатся дома при условии отсутствия обезвоживания. Вызвать скорую помощь необходимо, если есть один или несколько из следующих признаков:
- быстро повышается температура тела, болит живот, или усиливается рвота на фоне прекратившейся диареи;
- наблюдается задержка мочеотделения в течение 6 часов и больше;
- потемнение мочи;
- сильная сухость во рту;
- западение глаз;
- изматывающая рвота, когда ребенок не может даже пить;
- сероватый тон кожи.
Принципы лечения
Терапия любой кишечной инфекции включает лечебное питание и соблюдение питьевого режима. Принимать лекарственные препараты необязательно, а зачастую и нежелательно, поскольку организм способен справиться с инфекцией сам. Для этого потребуется некоторое время, за которое появится достаточное количество антител к возбудителю болезни, и состояние начнет улучшаться.
Крайне важна профилактика обезвоживания. Для восполнения потери жидкости и солей назначают регидратационные растворы:
- Регидрон;
- Цитраглюкосолан;
- Гастролит, Гидровит;
- Глюкосолан;
- Хумана Электролит;
- Маратоник;
- Реосолан, Регидрарь, Ре-соль;
- Оралит, Орасан.
Регидратирующие средства для лечения кишечных расстройств продаются в форме порошков, которые перед употреблением разводят с водой и пьют мелкими глотками примерно по полстакана каждые 10 – 15 минут. Лучше всего разводить раствор в теплой воде, чтобы жидкость и соли быстрее усваивались организмом.
Для профилактики обезвоживания можно приготовить солевой раствор самим и растворить сахар, соль и соду в литре воды. Соды и соли нужно взять по одной чайной ложке, а сахара – столовую ложку.
После каждого эпизода жидкого стула или рвоты следует выпивать 1 – 2 стакана воды (чая, солевого раствора, компота).
Если под рукой не оказалось соли, соды, сахара, и невозможно купить регидратационный раствор в аптеке, то нужно давать ребенку пить любые жидкости. Подойдет минералка без газа, соки, морсы, компоты, чай с сахаром и пр.
Диета
При болезнях кишечника, сопровождающихся расстройством стула, назначается диетический стол №4 по Певзнеру. До прекращения диареи и рвоты разрешается есть только слизистые супы с крупами, слабые бульоны, вареное перекрученное нежирное мясо и рыбу, паровой омлет, кашу-размазню, подсушенный белый хлеб и сухарики, галетное печенье, печеные яблоки без кожуры.
Пока держится температура, можно кормить ребенка некрепким бульоном или жидкой кашей
Маленьким детям объем питания снижают, увеличивая при этом кратность кормлений. Рекомендуется применять смеси, в которых содержатся защитные факторы, и вводить в рацион протертую легкоусвояемую пищу.
Под временный запрет попадают все молочные продукты, копчености, консервы, а также острые, жирные и жареные блюда, лук, чеснок, редиска и газировка. Воздержаться от употребления этих продуктов необходимо минимум на 3 недели.
Переваривающая функция кишечника полностью восстанавливается через 3 месяца после перенесенной инфекции.
Жаропонижающие, пробиотики и антибиотики
Жаропонижающие средства – это единственная группа препаратов, рекомендованная к приему при кишечной инфекции. Их можно и нужно принимать, если температура тела поднялась выше отметки 37.5°. При повышенной температуре ускоряется потеря жидкости, так как кожа охлаждается за счет испарения влаги с поверхности. Чтобы остановить этот процесс, следует пить лекарства на основе Парацетамола или Ибупрофена.
Назначение антибиотиков требуется в крайне редких случаях. Они применяются при тяжелом протекании холеры, упорном поносе, вызванном лямблиозом.
При необходимости врач может назначить:
- сорбенты – Полисорб, Полифепан, Смекту;
- ферменты – Мезим Форте, Панкреатин, Панзинорм, Креон;
- кишечные антисептики – Энтерофурил, Фуразолидон, Гентамицмн, Налидиксовую кислоту, Канамицин, Полимиксин, Интетрикс.
Самое важное
Все родители должны знать, что при подозрении на кишечную инфекцию нельзя давать ребенку обезболивающие, противорвотные (Церукал) и закрепляющие средства (Лоперамид). Запрещается делать клизму, в особенности с теплой и горячей водой, и прогревать живот, используя грелку и другие приспособления.
Читайте также: монгольское пятно у новорожденного
Источник