Желудочного кишечной кровотечение лечение
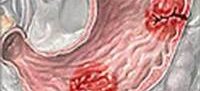
Желудочно-кишечное кровотечение – это истечение крови из эрозированных или поврежденных патологическим процессом кровеносных сосудов в просвет пищеварительных органов. В зависимости от степени кровопотери и локализации источника ровотечения может возникать рвота цвета «кофейной гущи», дегтеобразный стул (мелена), слабость, тахикардия, головокружение, бледность, холодный пот, обморочные состояния. Источник устанавливается с учетом данных ФГДС, энтероскопии, колоноскопии, ректороманоскопии, диагностической лапаротомии. Остановка кровотечения может производиться консервативным или хирургическим путем.
Общие сведения
Желудочно-кишечное кровотечение служит наиболее частым осложнением широкого круга острых или хронических заболеваний органов пищеварения, представляющим потенциальную опасность для жизни пациента. Источником кровотечения может являться любой отдел ЖКТ – пищевод, желудок, тонкий и толстый кишечник. По частоте встречаемости в абдоминальной хирургии желудочно-кишечное кровотечение стоит на пятом месте после острого аппендицита, холецистита, панкреатита и ущемленной грыжи.
Желудочно-кишечное кровотечение
Причины
На сегодняшний день описано более ста заболеваний, которые могут сопровождаться желудочно-кишечным кровотечением. Все геморрагии условно можно разделить на 4 группы: кровотечения при поражении ЖКТ, портальной гипертензии, повреждениях сосудов и заболеваниях крови.
Кровотечения, возникающие при поражениях ЖКТ, могут быть обусловлены язвенной болезнью желудка или язвенной болезнью 12п. кишки, эзофагитом, новообразованиями, дивертикулами, грыжей пищеводного отверстия диафрагмы, болезнью Крона, неспецифическим язвенным колитом, геморроем, анальной трещиной, гельминтозами, травмами, инородными телами и т. д. Кровотечения на фоне портальной гипертензии, как правило, возникают при хронических гепатитах и циррозах печени, тромбозе печеночных вен или системы воротной вены, констриктивном перикардите, сдавливании воротной вены опухолями или рубцами.
Кровотечения, развивающиеся в результате повреждения сосудов, этиологически и патогенетически могут быть связаны с варикозным расширением вен пищевода и желудка, узелковым периартериитом, системной красной волчанкой, склеродермией, ревматизмом, септическим эндокардитом, авитаминозом С, атеросклерозом, болезнью Рандю-Ослера, тромбозом мезентериальных сосудов и др.
Кровотечения нередко возникают при заболеваниях системы крови: гемофилии, острых и хронических лейкозах, геморрагических диатезах, авитаминозе К, гипопротромбинемии и пр. Факторами, непосредственно провоцирующими патологию, могут являться прием аспирина, НПВС, кортикостероидов, алкогольная интоксикация, рвота, контакт с химикатами, физическое напряжение, стресс и др.
Патогенез
Механизм возникновения желудочно-кишечного кровотечения может быть обусловлен нарушением целостности сосудов (при их эрозии, разрыве стенок, склеротических изменениях, эмболии, тромбозе, разрыве аневризм или варикозных узлов, повышенной проницаемости и хрупкости капилляров) либо изменениями в системе гемостаза (при тромбоцитопатии и тромбоцитопении, нарушениях системы свертывания крови). Нередко в механизм развития кровотечения вовлекается как сосудистый, так и гемостазиологический компонент.
Классификация
В зависимости от отдела пищеварительного тракта, являющегося источником геморрагии, различают кровотечения из верхних отделов (пищеводные, желудочные, дуоденальные) и нижних отделов ЖКТ (тонкокишечные, толстокишечные, геморроидальные). Истечение крови из верхних отделов пищеварительного тракта составляет 80-90%, из нижних – 10-20% случаев. В соответствии с этиопатогенетическим механизмом выделяют язвенные и неязвенные желудочно-кишечные геморрагии.
По длительности различают острые и хронические кровотечения; по выраженности клинических признаков – явные и скрытые; по количеству эпизодов – однократные и рецидивирующие. По тяжести кровопотери существует три степени кровотечений. Легкая степень характеризуется ЧСС – 80 в мин., систолическим АД – не ниже 110 мм рт. ст., удовлетворительным состоянием, сохранностью сознания, легким головокружением, нормальным диурезом. Показатели крови: Er – выше 3,5х1012/л, Hb – выше 100 г/л, Ht – более 30%; дефицит ОЦК – не более 20%.
При кровотечении средней тяжести ЧСС составляет 100 уд в мин., систолическое давление – от 110 до 100 мм рт. ст., сознание сохранено, кожные покровы бледные, покрыты холодным потом, диурез умеренно снижен. В крови определяется снижение количества Er до 2,5х1012/л, Hb – до 100-80 г/л, Ht – до 30-25%. Дефицит ОЦК равен 20-30%. О тяжелой степени следует думать при ЧСС более 100 уд. в мин. слабого наполнения и напряжения, систолическом АД менее 100 мм рт. ст., заторможенности пациента, адинамии, резкой бледности, олигурии или анурии. Количество эритроцитов в крови менее 2,5х1012/л, уровень Hb – ниже 80 г/л, Ht – менее 25% при дефиците ОЦК от 30% и выше. Кровотечение с массивной кровопотерей называют профузным.
Симптомы
Клиника желудочно-кишечного кровотечения манифестирует с симптомов кровопотери, зависящих от интенсивности геморрагии. Состояние сопровождается слабостью, головокружением, бедностью кожи, потливостью, шумом в ушах, тахикардией, артериальной гипотонией, спутанностью сознания, иногда – обмороками. При поражении верхних отделов ЖКТ появляется кровавая рвота (гематомезис), имеющая вид «кофейной гущи», что объясняется контактом крови с соляной кислотой. При профузном желудочно-кишечном кровотечении рвотные массы имеют алый или темно-красный цвет.
Другим характерным признаком острых геморрагий из ЖКТ служит дегтеобразный стул (мелена). Наличие в испражнениях сгустков или прожилок алой крови свидетельствует о кровотечении из ободочной, прямой кишки или анального канала. Симптомы геморрагии сочетаются с признаками основного заболевания. При этом могут отмечаться боли в различных отделах ЖКТ, асцит, симптомы интоксикации, тошнота, дисфагия, отрыжка и т. д. Скрытое кровотечение может быть выявлено только на основании лабораторных признаков – анемии и положительной реакции кала на скрытую кровь.
Диагностика
Обследование пациента осуществляется абдоминальным хирургом, начинается с тщательного выяснения анамнеза, оценки характера рвотных масс и испражнений, проведения пальцевого ректального исследования. Обращают внимание на окраску кожных покровов: наличие на коже телеангиэктазий, петехий и гематом может свидетельствовать о геморрагическом диатезе; желтушность кожи – о неблагополучии в гепатобилиарной системе или варикозном расширении вен пищевода. Пальпация живота проводится осторожно, во избежание усиления желудочно-кишечного кровотечения.
Из лабораторных показателей проводится подсчет эритроцитов, гемоглобина, гематокритного числа, тромбоцитов; исследование коагулограммы, определение уровня креатинина, мочевины, печеночных проб. В зависимости от подозреваемого источника геморрагии в диагностике могут применяться различные рентгенологические методы: рентгенография пищевода, рентгенография желудка, ирригоскопия, ангиография мезентериальных сосудов, целиакография. Наиболее быстрым и точным методом обследования ЖКТ является эндоскопия (эзофагоскопия, гастроскопия, колоноскопия), позволяющая обнаружить даже поверхностные дефекты слизистой и непосредственный источник желудочно-кишечного кровотечения.
Для подтверждения кровотечения и выявления его точной локализации используются радиоизотопные исследования (сцинтиграфия ЖКТ с мечеными эритроцитами, динамическая сцинтиграфия пищевода и желудка, статическая сцинтиграфия кишечника и др.), МСКТ органов брюшной полости. Патологию необходимо дифференцировать от легочных и носоглоточных кровотечений, для чего используют рентгенологическое и эндоскопическое обследование бронхов и носоглотки.
Лечение желудочно-кишечных кровотечений
Пациенты подлежат немедленной госпитализации в хирургическое отделение. После уточнения локализации, причин и интенсивности кровотечения определяется лечебная тактика. При массивной кровопотере проводится гемотрансфузионная, инфузионная и гемостатическая терапия. Консервативная тактика является обоснованной в случае геморрагии, развившейся на почве нарушения гемостаза; наличия тяжелых интеркуррентных заболеваний (сердечной недостаточности, пороков сердца и др.), неоперабельных раковых процессов, тяжелого лейкоза.
При кровотечении из варикозно расширенных вен пищевода может проводиться его эндоскопическая остановка путем лигирования или склерозирования измененных сосудов. По показаниям прибегают к эндоскопической остановке гастродуоденального кровотечения, колоноскопии с электрокоагуляцией или обкалыванием кровоточащих сосудов. В ряде случаев требуется хирургическая остановка желудочно-кишечного кровотечения.
Так, при язве желудка производится прошивание кровоточащего дефекта или экономная резекция желудка. При язве 12-перстной кишки, осложненной кровотечением, прошивание язвы дополняют стволовой ваготомией и пилоропластикой либо антрумэктомией. Если кровотечение вызвано неспецифическим язвенным колитом, производят субтотальную резекцию толстой кишки с наложением илео- и сигмостомы.
Прогноз и профилактика
Прогноз при желудочно-кишечных кровотечениях зависит от причин, степени кровопотери и общесоматического фона (возраста пациента, сопутствующих заболеваний). Риск неблагоприятного исхода всегда крайне высок. Профилактика заключается в предупреждении и своевременном лечении заболеваний, которые могут стать причиной геморрагии.
Источник
Летальность при желудочно-кишечном кровотечении (ЖКК) составляет 7-15%, следовательно, целесообразно больных с умеренным и тяжелым кровотечением госпитализировать в ОРИТ, где и проводить их дальнейшее обследование и лечение.Ответственность за пациента надо делить. К больному сразу вызвать хирурга и эдоскописта, при необходимости – других специалистов. При тяжелом и крайне тяжелом состоянии больного есть смысл собрать консилиум.
Кровотечение прекращается самостоятельно приблизительно в 80% случаев. Продолжающееся кровотечение требует его остановки эндоскопическом способом в максимально короткие сроки. Если это невозможно, то прибегают к активной хирургической тактике. В отдельных случаях проводится эндоваскулярное вмешательство или консервативное лечение.
Основные задачи, возлагаемые на анестезиолога-реаниматолога при лечении больных с ЖКК:
- Проведение профилактики рецидива кровотечения после его остановки;
- Восстановление системной гемодинамики и других показателей гомеостаза. Естественно, что объем оказываемой помощи может варьироваться в широких пределах: от реанимационных мероприятий и до простого динамического наблюдения за больным;
- Оказание помощи при проведении эндоскопического вмешательства или хирургического вмешательства (если в этом возникла необходимость);
- Своевременное выявление рецидива кровотечения;
- В относительно редких случаях – проведение консервативного лечения кровотечения.
Последовательность оказания помощи
Если больной получал до возникновения кровотечения антикоагулянты, их, в большинстве случаев, следует отменить. Оценить по клиническим признакам тяжесть состояния и предполагаемый объем кровопотери. Рвота кровью, жидкий стул с кровью, мелена, изменение показателей гемодинамики – эти признаки говорят о продолжающемся кровотечении. Артериальная гипотония в положении лежа свидетельствует о большой кровопотере (более 20% ОЦК). Ортостатическая гипотония (снижение систолического АД выше 10 мм рт. ст. и увеличение ЧСС более 20 уд. мин при переходе в вертикальное положение) свидетельствует об умеренной кровопотере (10-20% ОЦК);
В наиболее тяжелых случаях может потребоваться интубация трахеи и проведение ИВЛ перед проведением эндоскопического вмешательства. Осуществить венозный доступ периферическим катетером достаточного диаметра (G14-18), в тяжелых случаях – установить второй периферический катетер или провести катетеризацию центральной вены.
Провести забор достаточного объема крови (обычно не менее 20 мл) для определения группы и Rh-фактора, совмещения крови и проведения лабораторных анализов: общего анализа крови, протромбинового и активированного частичного тромбопластинового времени, биохимических показателей.
Инфузионная терапия
Начать проведение инфузионной терапии с введения сбалансированных солевых растворов.
Важно! Если есть признаки продолжающегося кровотечения или достигнут нестойкий гемостаз – артериальное давление надо поддерживать на минимально приемлемом уровне (САД 80-100 мм рт. ст.), т.е. инфузионная терапия должна быть не слишком агрессивной. Гемотрансфузии проводятся, если проведением адекватной инфузионной те-рапии не удается стабилизировать гемодинамику у пациента (АД, ЧСС). Рассмотреть необходимость гемотрансфузии:
– при снижении уровня гемоглобина ниже 70 г/л. при остановившемся кровотечении;
– при продолжающемся кровотечении, когда гемоглобин ниже 90-110 г/л.
При массивной кровопотере (больше 50-100% ОЦК) трансфузионное лечение проводится в соответствии с принципами «Гемостатической реанимации» . Считается, что каждая доза эритроцитарной массы (250-300 мл) повышает уровень гемоглобина на 10 г/л. Свежезамороженную плазму назначают при клинически значимой коагулопатии, в том числе, и медикаментозно индуцированной (например, пациент получает варфарин). И в случае массивной кровопотери (>50% ОЦК). Если надежный гемостаз достигнут, нет необходимости во введении СЗП даже при значительной кровопотере (более 30% ОЦК). Декстраны (полиглюкин, реополиглюкин), растворы гидроксиэтилкрахмала (ГЭК) могут усилить кровоточивость, и их применение не рекомендуется.
Антисекреторная терапия
Оптимальные условия для реализации сосудисто-тромбоцитарного и гемокоагуляционного компонентов гемостаза создаются при рН > 4,0. В качестве антисекреторных препаратов используются ингибиторы протонной помпы и блока-торы H2-гистаминовых рецепторов.
Внимание! Одновременно назначать блокаторы H2-гистаминовых рецепторов и ингибиторы протонной помпы не целесообразно.
Лекарства обеих групп подавляют выработку соляной кислоты в желудке и тем самым создают условия для стойкого гемостаза кровоточащего сосуда. Но ингибиторы протонной помпы демонстрируют более стабильные результаты по снижению кислотности желудочного сока и значительно эффективнее снижают риск рецидива кровотечения. Антисекреторный эффект ингибиторов протонной помпы носит дозозависимый характер. Поэтому в настоящее время рекомендуют применение высоких доз препаратов, так что указанные ниже схемы назначения – это не описка автора.
Больным назначается в/в инфузия одного из перечисленных ниже ингибиторов протонной помпы:
- Омепразол (Лосек) в/в 80 мг в качестве нагрузочной дозы, с последующим введением 8 мг/час.
- Пантопразол (Контролок) в/в 80 мг в качестве нагрузочной дозы, с последующим введением 8 мг/час.
- Эзомепразол (Нексиум) в/в 80 мг в качестве нагрузочной дозы, с последующим введением 8 мг/час.
Нагрузочная доза препарата вводится приблизительно за полчаса. Внутривенное введение препарата продолжают в течение 48-72 часов, используя, в зависимости от возможностей, болюсный или непрерывный способ введения. В последующие дни переходят на пероральный прием препарата в суточной дозе 40 мг (для всех из перечисленных в этом абзаце ингибиторов протонной помпы). Ориентировочная длительность курса – 4 недели.
Внимание. Введение ингибиторов протонной помпы должно быть начато до проведения эндоскопического вмешательства, так как это уменьшает вероятность возникновения рецидива кровотечения.
При отсутствии ингибиторов протонной помпы, или их непереносимости больными, назначают в/в блокаторы H2-гистаминовых рецепторов:
- Ранитидин в/в по 50 мг через 6 часов или 50 мг в/в, затем 6,25 мг/час в/в. Через трое суток внутрь 150-300 мг 2-3 раза в сутки;
- Фамотидин в/в капельно по 20 мг через 12 часов. Внутрь с целью лечения применяют по 10-20 мг 2 раза/сут или по 40 мг 1 раз/сут.
Подготовка к проведению гастроскопии
После относительной стабилизации состояния пациента (САД более 80-90 мм рт. ст.) требуется провести эндоскопический осмотр, и если возможно, определить источник и осуществить остановку кровотечения.
Облегчить проведение гастроскопии на фоне продолжающегося кровотечения, позволяет следующий прием. За 20 минут до проведения вмешательства, больному внутривенно путем быстрой инфузии вводят эритромицин (250-300 мг эритромицина растворяют в 50 мл 0,9% р-ра хлорида натрия и вводят за 5 минут). Эритромицин способствует быстрой эвакуации крови в кишечник, и тем самым облегчает нахождение источника кровотечения. При относительно стабильной гемодинамике с этими же целями используют в/в введение 10 мг метоклопрамида.
У пациентов с клапанной патологией сердца, перед выполнением гастроскопии рекомендуется проведение антибиотикопрофилактики. Иногда для удаления из желудка сгустков крови (для облегчения проведения эндоскопического обследования), требуется введение желудочного зонда большого диаметра (24 Fr или более). Промывание желудка рекомендуется осуществлять водой комнатной температуры. После окончания процедуры зонд извлекается.
Использовать желудочный зонд с целью диагностики и контроля за кровотечением (при наличии возможности проведения эндоскопического обследования), в большинстве случаев, считается нецелесообразным.
Дальнейшая тактика
Зависит от результатов эндоскопического осмотра. Ниже рассмотрим наиболее часто встречающиеся варианты.
Кровотечения из верхнего отдела ЖКТ
Язвенная болезнь желудка, двенадцатиперстной кишки, эрозивные поражения
Классификация кровотечений (на основе классификации Forrest)
I. Продолжающееся кровотечение:
a) массивное (струйное артериальное кровотечение из крупного сосуда)
b) умеренное (излившаяся кровь из венозного или малого артериального сосуда быстро заливает источник после ее смывания и стекает по стенке кишки широкой струей; струйное артериальное кровотечение из мелкого сосуда, струйный характер которого периодически прекращается);
c) слабое (капиллярное) – незначительное подтекание крови из источника, который может быть прикрыт сгустком.
II. Состоявшееся кровотечение:
a) наличие в источнике кровотечения тромбированного сосуда, прикрытого рыхлым сгустком, с большим количе-ством измененной крови со сгустками или содержимого типа “кофейной гущи”;
b) видимый сосуд с тромбом коричневого или серого цвета, при этом сосуд может выступать над уровнем дна, умеренное количество содержимого типа “кофейной гущи “.
c) наличие мелких точечных тромбированных капилляров коричневого цвета, не выступающих над уровнем дна, следы содержимого типа “кофейной гущи “на стенках органа.
В настоящее время комбинированный (термокоагуляция + аппликация, инъекции + эндоклиппирование и т. д.), де-факто ставший стандартом, эндогемостаз обеспечивает эффективную остановку кровотечения в 80-90% случаев. Вот только далеко не во всех учреждениях, куда поступают больные с язвен-ным кровотечением, имеются нужные специалисты.
Внимание. При продолжающемся кровотечении показана его эндоскопическая остановка, при ее неэффективности – остановка кровотечения оперативным путем.
Если выполнение хирургического гемостаза невозможно
Достаточно часто бывают ситуации, когда нет возможности провести как эндоскопический, так и хирургический гемостаз. Или они противопоказаны. Мы рекомендуем такой объем терапии:
Назначают ингибиторы протонной помпы. А при их отсутствии – блокаторы H2-гистаминовых рецепторов.
В лечении эрозивно-язвенных кровотечений, особенно с медленным выделением крови (типа Forrest Ib), хороший эффект дает применение сандостатина (октреотида) – 100 мкг в/в болюсно, затем по 25 мкг/ч до остановки кровотечения, а лучше – в течение двух суток.
При продолжающемся кровотечении одновременно назначают один из перечисленных ниже ингибиторов фибринолиза в течение 1-3 суток (в зависимости от данных контрольной эндоскопии):
- аминокапроновая кислота 100-200 мл 5% раствора в/в в течение 1 часа, затем по 1-2 г/ч до остановки кровотечения;
- транексамовая кислота – 1000 мг (10-15 мг/кг) на 200 мл 0,9% натрия хлорида 2-3 раза в сутки;
- апротинин (Контрикал, Гордокс, Трасилол) по сравнению с предыдущим препаратами, обладает меньшей нефротоксичностью, ниже риск венозных тромбозов. Из-за риска аллергических реакций (0,3%) вначале вводят 10 000 ЕД в/в. По этим же причинам препарат в настоящее время редко применяют для лечения кровотечений. При отсутствии реакции вводят внутривенно капельно 500 000 – 2 000 000 ЕД за 15-30 минут, затем – инфузия со скоростью 200 000 – 500 000 ЕД/ч до остановки кровотечения;
Рекомбинантный активированный человеческий VIIа фактор (rFVIIa) свертывания крови (Ново-Севен) в дозе 80-160 мг/кг в/в назначают в случае неэффективности другой терапии. Значительно увеличивает риск тромбозов и эмболий. В случае значимой коагулопатии, перед его введением следует восполнить дефицит факторов свертывания путем переливания свежезамороженной плазмы в объеме не менее 15 мл/кг/массы тела. Препарат достаточно эффективен даже при сильных кровотечениях. Но, из-за высокой стоимости, широкое использование его невозможно.
Внимание. Этамзилат (дицинон), часто назначаемый у больных с кровотечениями, на самом деле совершенно не эффективен. Собственно, препарат вообще не оказывает никакого гемостатического действия. Предназначен для лечения капилляропатий в качестве вспомогательного средства.
При эрозивных поражениях, разрывах слизистой (синдром Маллори-Вейсса) и (или) неэффективности указанной выше терапии, применяют терлипрессин внутривенно болюсно в дозе 2 мг, а затем внутривенно по 1 мг через 4-6 ч. до остановки кровотечения. Вазопрессин столь же эффективен, но дает больше осложнений. Вазопрессин вводят с помощью дозатора лекарственных веществ в центральную вену по такой схеме: 0,3 МЕ/мин в течение получаса с последующим повышением на 0,3 МЕ/мин каждые 30 мин, пока не остановится кровотечение, разовьются осложнения, либо будет достигнута максимальная доза – 0,9 МЕ/мин. Как только кровотечение прекратилось, скорость введения лекарственного средства начинают снижать.
Возможно развитие осложнений терапии вазопрессином и терлипрессином – ишемия и инфаркт миокарда, желудочковые аритмии, остановка сердца, ишемия и инфаркт кишечника, некроз кожи. Этот вид лечения следует применять с чрезвычайной осторожностью при заболеваниях периферических сосудов, ишемической болезни сердца. Вазопрессин вводят на фоне мониторинга сердечной деятельности. Инфузию уменьшают или прекращают при появлении стенокардии, аритмии или боли в животе. Одновременное в/в введение нитроглицерина уменьшает риск побочных эффектов и улучшает результаты лечения. Нитроглицерин назначают, если систолическое АД превышает 100 мм рт. ст. Обычная доза – 10 мкг/мин в/в с повышением на 10 мкг/мин каждые 10-15 мин (но не более 400 мкг/мин), пока систолическое АД не снизится до 100 мм рт. ст.
Кровотечение остановилось. Дальнейшая терапия
Продолжают введение упомянутых выше антисекреторных препаратов. Вероятность рецидива кровотечения после эндоскопической или медикаментозной остановки – порядка 20%. Для своевременной диагностики проводят динамическое наблюдение за больным (почасовое АД, ЧСС, гемоглобин 2 раза в сутки, повторное эндоскопическое исследование через сутки). Голод не показан (если не планируется хирургическое или эндоскопическое вмешательство), обычно назначают 1 или 1а стол;
Введение назогастрального зонда для контроля за кровотечением, как уже было упомянуто выше, не показано. Но его устанавливают, если больной не в состоянии самостоятельно принимать пищу и нуждается в проведении энтерального питания. Профилактическое введение антифибринолитиков не показано (аминокапроновая и транексамовая кислота, апротинин).
Считается, что 70-80% язв двенадцатиперстной кишки и желудка инфицированы Helicobacter pylori. Эрадикация должна проводиться всем больным, у кого эта инфекция выявлена. Что позволяет ускорить заживление язвенного дефекта и снижает частоту ре-цидива кровотечения. Распространенная, и достаточно эффективная схема: омепразол 20 мг два раза в день + кларитромицин 500 мг два раза в день + амоксициллин 1000 мг два раза в день. Длительность курса – десять дней.
Кровотечение из варикозных вен пищевода или желудка на фоне портальной гипертензии
Летальность достигает 40%. В нашей стране к эндоскопической остановке кровотечения (склеротерапия, эндоскопическое лигирование узлов и др), хирургическим и эндоваскулярным вмешательствам прибегают относительно редко. Чаще используют медикаментозное лечение, тампонаду варикозных вен баллонным зондом, операции. Отметим, что применение VIIа фактора (rFVIIa), оказалось неэффективным у этих пациентов. Наиболее безопасным и достаточно эффективным методом консервативной терапии считается внутривенное введение сандостатина (октреотида) – 100 мкг в/в болюсно, затем по 25-50 мкг/ч в течение в 2-5 суток.
В случае неэффективности терапии назначают терлипрессин внутривенно 2 мг, затем по 1-2 мг каждые 4-6 ч до остановки кровотечения, но не более 72 ч. При неэффективности терапии или при массивном кровотечении прибегают к установке зонда Блэкмора-Сенгстакена. Методика: проведите местную анестезию носоглотки аэрозолем лидокаина. Перед введением зонд проверяют раздуванием обоих баллонов, смазывают токопроводящим гелем для ЭКГ-электродов или глицерином (иногда просто смачивают водой), баллоны сворачивают вокруг зонда и в таком виде проводят через носовой ход (обычно правый) в желудок. Иногда введение зонда через нос невозможно и его ставят через рот. Затем в дистальный (шаровидный) баллон вводят 200-300 мл воды, весь зонд подтягивают кверху до появления сопротивления движению, и тщательно фиксируют в этом положении. После этого в пищеводный баллон накачивают сфигмоманометром воздух до давления 40 мм рт. ст. (если изготовитель зонда не рекомендует другие объемы вводимого воздуха и воды или значения давления в баллонах).
Через просвет зонда производят отсасывание желудочного содержимого, т. е. осуществляют динамический контроль за эффективностью гемостаза, и осуществляют кормление. Необходимо контролировать давление в пищеводной манжетке каждые 2-3 часа. После прекращения кровотечения давление в баллоне следует снижать постепенно. Зонд со спущенным баллоном оставляют на месте на 1-1,5 часа, чтобы при возобновлении кровотечения можно было повторить тампонаду. Если кровотечения нет, зонд извлекают. Изъязвление и некроз слизистой могут возникать достаточно быстро, поэтому длительность нахождения зонда в пищеводе не должна превышать 24 часа, но иногда этот срок приходится увеличивать.
Больным назначают цефотаксим 1-2 г в/в три раза в сутки, или ципрофлоксацин 400 мг в/в 2 раза в сутки – с целью профилактики. Проводится лечения печеночной недостаточности. Для предотвращения печеночной энцефалопатии назначьте лактулозу внутрь по 30-50 мл через 4 часа.
Профилактика кровотечения из варикозных вен пищевода или желудка
Назначение неселективного бета-адреноблокатора пропранолола (но не других бета-адреноблокаторов) уменьшает градиент давления в печеночных венах и позволяет уменьшить вероятность повторного кровотечения. В данном случае важны эффекты именно бета-2-адреноблокады, благодаря чему происходит сужение спланхнотических сосудов, которое приводит к уменьшению кровотока и давления в варикозно измененных сосудах пищевода и желудка.
Подбирается индивидуальная максимальная переносимая доза, снижающая частоту пульса в покое приблизительно на 25% от исходного уровня, но не ниже 50-55 ударов в минуту. Ориентировочная стартовая доза – 1 мг/кг/сутки, разделить на 3-4 приема.
Кровотечение из нижнего отдела ЖКТ
Основные причины кровотечений из нижнего отдела желудочно-кишечного тракта – ангиодисплазия, дивертикулез, воспалительные заболевания кишечника, новообразования, ишемический и инфекционный колит и заболевания аноректальной области. Клинически проявляются кровянистым стулом – поступление из прямой кишки крови алого или темно-бордового цвета.
Эндоскопическая диагностика очень часто оказывается неэффективной, редко удается найти источник кровотечения, а тем более, остановить кровотечение. Впрочем, это в значительной степени зависит от квалификации врача-эндоскописта. Ангиография используется, если после проведения колоноскопии не удается установить причину кровотечения. Во время оперативного вмешательства так же трудно установить источник кровотечения. Иногда источников кровотечения бывает несколько (например, воспалительные заболевания кишечника).
Внимание. Перед проведением хирургического вмешательства ФГС должна быть выполнена с целью исключить кровотечение из верхнего одела ЖКТ.
Экстренная операция на фоне продолжающегося кровотечения сопровождается высокой смертностью (~ 25%). Поэтому упорное консервативное лечение должно быть главным методом лечения этих больных.
Источник