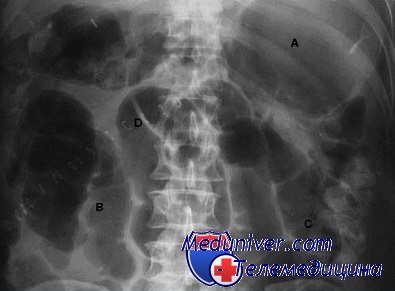
Жидкость после операции кишечной непроходимости
Послеоперационная кишечная непроходимость после брюшнополостных операций наблюдается у 0,09- 1,6% больных, а среди осложнений, по поводу которых производится релапаротомпя, составляет 11,3-14,3%. Летальность непроходимости кишечника в раннем послеоперационном периоде колеблется от 16,2 до 52,1%, а в позднем – от 6 до 18% [ Житнюк Р. И., 1976; Родионов В. В. и др., 1981; Сачек М. Г., Аничкин В. В.. 1987].
Классификация (О.Б.Милонов, 2001):
ü
Ранняя непроходимость кишечника функционального или механического характера – возникает в раннем послеоперационном периоде до выписки больного из стационара – образование спаек происходит в период организации фибрина в течение 18-21 суток
•поздняя послеоперационную непроходимость кишечника.
Поздняя послеоперационная непроходимость всегда механическая, возникает после выписки больного из стационара, часто через несколько месяцев и даже лет после операции. ввиду новых топографоанатомических взаимоотношений органов, возникающих после операции, создаются условия для заворота, узлообразования, инвагинации и ущемления кишечных петель.
Функциональная, или паралитическая, кишечная непроходимость обычно возникает в течение 5-6 суток послеоперационного периода, причины ее:
q вялотекущий перитонит
o
q чрезмерная травматизация органов брюшной полости
q большие по объему или технически сложные операции (сопровождающиеся массивной травматизацией брюшинного покрова органов брюшной полости и резекцией тонкой или толстой кишки, реконструктивные операции на желудке, желчных путях, толстой кишке, операции на печени и пищеводе, расширенные онкологические операции, повторные операции на органах брюшной полости и т. д).
q забрюшинные гематомы при травмах
Причины ранней механической послеоперационной непроходимости:
vСпайки брюшной полости, образующиеся вследствие воспалительного процесса или механического повреждения серозного покрова брюшины
vТехнические ошибки хирургов: оставленные в брюшной полости инородные тела, прошивание задней стенки анастомоза, стенозирование выходного отдела желудка после ушивания перфоративных язв, заворот петли кишки вокруг трубчатого дренажа и т. д.
vНепроходимость анастомоза вследствие анастомозита, сдавление петли кишки воспалительным инфильтратом, ущемление внутренней грыжи или ущемление кишки в дефекте апоневроза при подкожной эвентрации и т. д.
Патогенез паралитической непроходимости кишечника:
Возникающая дисфункция вегетативной нервной системы повышает поток импульсов к мышечной стенке кишки по симпатическим нервам и снижает парасимпатическую импульсацию вследствие рефлекторного влияния при раздражении интерорецепторов внутренних органов, при перитоните, непосредственного поражения центральной нервной системы в результате интоксикации. Торможение моторики кишечника может возникнуть также под влиянием гуморальных факторов и токсичных веществ, непосредственно воздействующих на нервно-мышечный аппарат кишечника, вследствие нарушения микроциркуляции в кишечной стенке и изменений концентрации биологически активных веществ (катехоламины, ацетилхолин. серотонин, стероидные гормоны и т. д.).
Патогенез механической кишечной непроходимости:
Фибрин склеивает органы брюшной полости, в результате морфологических трансформаций превращается в соединительнотканное образование – спайку. В образовании фибрина имеют значение два фактора: травматизация брюшины ивоспалительные процессы в брюшной полости.
Травмирующие агенты:
• руки хирурга
• хирургические инструменты
• химические вещества (спирт, йод, хлорамин и т. д.)
•термические факторы (промывание брюшной полости горячими растворами, диатермия)
• инородные тела (лигатуры, тампоны, тальк, трубчатые дренажи).
Причины, вызывающие воспалительные процессы в брюшной полости:
Ø острые хирургические заболевания брюшной полости, сопровождающиеся перитонитом
Ø травмы живота
Ø продолжительные и травматичные операции
Ø выраженность перитонита – нередко наблюдается интенсивное спайкообразование после, нетравматичных и непродолжительных операций и, наоборот, при наличии несомненных предпосылок спайки не образуются.
Клиника и диагностика
•развивается в первые 2-5 суток послеоперационного периода
•введение обезболивающих и антибактериальных средств
•физиологическая динамическая кишечная непроходимость.
Основные жалобы при ранней послеоперационной непроходимости кишечника – боли в животе, рвота, задержка стула и газов, вздутие живота.
Боли – ранний и постоянный симптом, при развитии ОКН в первые 5-6 суток – постоянные распирающие боли разлитого характера, нередко очень интенсивные. Схваткообразные боли наблюдаются редко.
При развитии ОКН в более поздние сроки на фоне благоприятного течения послеоперационного периода, боли возникают внезапно в любое время суток, чаще имеют схваткообразный характер.
При странгуляционной непроходимости боли после схватки не прекращаются, а при обтурации кишечника могут полностью исчезнуть.
По мере увеличения продолжительности непроходимости интенсивность болей может уменьшиться, с исчезновением перистальтики схватки прекращаются.
Задержка стула и газов – классический признак непроходимости. Однако, в первые часы от момента возникновения осложнения после клизмы и стимуляции кишечника газы и кал могут отходить- дистальный стул, эффект – кратковременный и слабо выраженный.
Икота, жажда, сухость во рту свидетельствуют о тяжелых нарушениях обменных процессов, сопутствующих заболеванию.
При обследовании:
ü Язык сухой, покрыт грязно-серым или коричневым налетом
ü Живот увеличен или равномерно вздут при низкой непроходимости, или за счет выбухания верхних отделов при высокой
ü Отчетливая асимметрия живота, участие в акте дыхания ограничено.
ü У худощавых или истощенных субъектов, наблюдается видимая на глаз перистальтика, при этом на передней брюшной стенке могут контурироваться раздутые петли (симптом Шланге).
ü При пальпации живота – разлитая болезненность
ü При сопутствующих перитонеальных явлениях – незначительная ригидность мышц брюшного пресса и положительный симптом Щеткина-Блюмберга.
ü При перкуссии живота в запущенных случаях – скопление свободной жидкости в отлогих местах
ü При аускультации живота – в первые 2-5 суток послеоперационного периода – ослабленные кишечные шумы, позже – перистальтика обычно усилена, иногда – бурная
ü Шум плеска (симптом Склярова)
ü Необходимо обращать внимание на область паховых и бедренных колец, чтобы не пропустить ущемление грыжи в послеоперационном периоде.
ü При ректальном исследовании – нависание передней стенки прямой кишки. В отличие от тазового гнойника нависание не сопровождается образованием инфильтрата и почти безболезненно
ü Ампула прямой кишки пустая, наружный сфинктер заднего прохода расслаблен (симптом «Обуховской больницы»)
Лабораторные исследования:
ü умеренный лейкоцитоз
ü сдвиг нейтрофильной формулы влево
ü гипохлоремия
ü гипокалиемия
ü гипокальциемия
Диагностическая информативность обзорных рентгенологических исследований брюшной полости ограничена, в сомнительных случаях, проводят контрастное исследование с помощью сульфата бария, который вводят в желудок и кишечник через рот или с помощью зонда.
Сроки проведения контрольных рентгенологических исследований и общее время наблюдения включает:
1) время появления сульфата бария в слепой кишке
2) время полного перехода контрастного вещества из тонкой кишки в толстую
3) время появления бариевой взвеси в сигмовидной и прямой кишке.
В нормальных условиях сульфат бария появляется в слепой кишке через 3-3,5 часа, а его полный переход в толстую кишку наблюдается через 6-7 часов.
Увеличение времени продвижения контрастной массы по желудочно-кишечному тракту свидетельствует о возникшей в раннем послеоперационном периоде непроходимости кишечника.
При динамическом рентгеноконтрастном исследовании (при вертикальном, переднем положении больного) могут быть установлены следующие симптомы механической тонкокишечной непроходимости, возникшей после операции:
1) стойкая задержка сульфата бария в области сужения – видна контрастная взвесь, смешанная с кишечным содержимым, которая заполняет всю кишку, расширенную выше места сужения
2) маятникообразное движение сульфата бария в расширенной петле кишки
3) утолщение (отек) круговых складок, которые отчетливо выявляются вследствие оседания сульфата бария в промежутках между ними
4) трехслойное расположение патологических элементов: верхний слой – горизонтальный уровень жидкости с куполообразным газовым пузырем, расположенным над ним, средний слой – жидкое кишечное содержимое с примесью сульфата бария, нижний слой – скопление бариевой взвеси между отечными круговыми складками
5) при высокой непроходимости через 2-3 часа наблюдается значительное уменьшение количества контрастного вещества в петлях тонкой кишки и увеличение его в желудке – симптом повторного ретроградного контрастирования желудка
6) задержка сульфата бария в желудке и смещение его кверху и вправо, иногда желудок занимает высокое и почти поперечное положение, на большой кривизне можно обнаружить округлые вдавления – следы раздутых петель тонкой кишки.
Важнейший диагностический признак ранней ОКН -отсутствие клинического эффекта от целенаправленных консервативных мероприятий – паранефральная блокада, стимуляция кишечника, постоянное трансназальное дренирование желудка, очистительная или гипертоническая клизма, перидуральная анестезия. Длительность проведения этих мероприятий не должна превышать 5- 6 часов.
Чрезмерное упорство при осуществлении консервативной терапии приводит к потере времени и развитию запущенной кишечной непроходимости со всеми вытекающими из этого печальными последствиями.
В диагностике ранней паралитической кишечной непроходимости помогает принцип дифференцированного подхода к расстройствам моторной функции кишечника (Ю. Л. Шальков, С. Н. Кобландин, 1986) :
I – стадия компенсированных нарушений, соответствует банальному послеоперационному парезу кишечника, клинически проявляется лишь умеренным метеоризмом, ослаблением кишечных шумов, отхождением небольшого количества газов при «спокойном» животе. Длительность послеоперационного пареза 2-3 суток
II – стадия субкомпенсированных нарушений – значительное вздутие живота, появление симптомов перитонизма и интоксикации. Перистальтические шумы почти не прослушиваются, больных беспокоят постоянная отрыжка и тошнота. При рентгенологическом исследовании – выраженный пневматоз, единичные чаши Клойбера, замедленный пассаж бариевой взвеси
III – стадия декомпенсированных нарушений – соответствует истинной функциональной кишечной непроходимости – адинамия кишечника, тяжелая интоксикация, рвота застойным кишечным содержимым. Живот резко вздут, имеются симптомы раздражения брюшины. При рентгенологическом исследовании обнаруживают множественные горизонтальные уровни жидкости в петлях тонкой и толстой кишки;
IV – стадия паралича желудочно-кишечного тракта – характеризует терминальную фазу процесса, клинически выражающуюся в тяжелейших расстройствах всех жизненно важных систем организма больного.
Лечение паралитической кишечной непроходимости – оперативное:
•Предоперационная подготовка в течение 2-4 часов, включающая интенсивную коррекцию нарушений гомеостаза, особенно белкового и электролитного баланса, активную аспирацию застойного содержимого желудка и кишечника
• Операцию производят под общим обезболиванием
• Показана широкая релапаротомия, позволяющая произвести щадящую ревизию кишечника с новокаинизацией брыжейки кишки и адекватную санацию брюшной полости растворами антисептиков и антибиотиков
•Декомпрессионная интубация желудочно-кишечного тракта
Операции по поводу ранней механической кишечной непроходимости должны производить только высококвалифицированные хирурги, имеющие опыт выполнения подобных вмешательств. Нередко возникает чрезвычайно сложная ситуация, когда в связи с наличием массивных сращений, множественных инфильтратов брюшной полости или образовавшихся конгломератов органов приходится выбирать нетипичные, иногда очень травматичные способы восстановления проходимости кишечника.
Характер оперативных вмешательств:
• простое рассечение спаек
• резекция участков кишечника
•резекция анастомоза
• наложение обходных анастомозов
• илеотрансверзостомия, удаление инородного тела, наложение кишечного свища
• при инвагинации осторожно производится дезинвагинация, при омертвении кишечной стенки – резекция инвагината
•при обтурации кишки инородным телом – перемещение его дистальнее, энтеротомия и извлечение его, отверстие в кишке ушивают в поперечном направлении
Принципы операции:
– при значительном несоответствии диаметров отрезков кишки после ее резекции накладывают анастомозы бок в бок; при наличии перитонита и достаточной длине приводящего отдела тонкой кишки (не менее 1,5 м) – выведение концевых стом на переднюю брюшную стенку
– при инфильтрации большого сальника – резекция его
–
— при десерозировании стенки кишки, применяют атравматичную технику – десерозированные поверхности нужно тщательно перитонизировать
– при рубцовой деформации ранее наложенного анастомоза, сдавления воспалительным инфильтратом, проходимость восстанавливается путем наложения обходного соустья между приводящим и отводящим отделами.
В послеоперационном периоде важнейшим мероприятием, позволяющим предотвратить рецидив непроходимости, является максимально раннее восстановление моторики кишечника.
Перитонит
Источник
Кишечная непроходимость после операции в гинекологии
После абдоминального или тазового хирургического вмешательства у большинства больных наблюдается кишечная непроходимость той или иной степени. Точный механизм нарушения моторики ЖКТ неизвестен, но, по-видимому, оно связано с открытием перитонеальной полости, манипуляциями с кишечным трактом и продолжительными хирургическими вмешательствами.
Инфицирование, перитонит и нарушение баланса электролитов также могут привести к кишечной непроходимости. У большинства больных, подвергающихся операциям по поводу злокачественных новообразований половых органов, степень кишечной непроходимости минимальна и функционирование ЖКТ восстанавливается относительно быстро, позволяя возобновить нормальный прием пищи через несколько дней после операции. Больные с длительным ослаблением перистальтики, метеоризмом, тошнотой и рвотой нуждаются в дальнейшем обследовании и более агрессивном лечении.
При кишечной непроходимости характерно вздутие. Вначале необходимо провести физикальное исследование, оценивая качество кишечных звуков, болезненные ощущения или реакцию на пальпацию живота. Возможно, симптомы могут быть связаны с более серьезной кишечной непроходимостью или другим осложнением со стороны ЖКТ.
Для исключения тазового абсцесса или гематомы, которые могут поддерживать кишечную непроходимость, необходимо исследование органов таза. Проводят рентгенографию в положении пациентки лежа на спине и стоя. При этом часто определяются растянутые петли тонкой и толстой кишки с уровнями жидкости. Свободный газ в брюшной полости на рентгенограммах выявляется в течение 7—10 дней после операции и не указывает на перфорацию внутренних органов.
Для исключения дистальной обструкции толстой кишки или псевдообструкции (синдром Огилви) при расширении слепой кишки проводят ректальное исследование, ректосигмоидоскопию или ирригоскопию.
При послеоперационной кишечной непроходимости проводят декомпрессию ЖКТ и коррекцию водно-электролитных нарушений.
• Для удаления жидкости и газов из желудка устанавливают назогастральный зонд. Постоянная назогастральная аспирация желудочного содержимого позволяет эвакуировать воздух, попавший в желудок при глотательных движениях и служащий основным источником газа в тонкой кишке.
• Проводят коррекцию водно-электролитных нарушений. При кишечной непроходимости значительное количества жидкости выходит в третье пространство, т. е. скапливается в кишечнике и брюшной полости. Рвота приводит к метаболическому алкалозу и другим нарушениям баланса электролитов. Необходимы тщательный мониторинг и своевременное возмещение потерь жидкости и электролитов.
• В большинстве случаев моторика восстанавливается через несколько суток после начала лечения. Улучшение характеризуется уменьшением вздутия живота, нормализацией кишечных шумов, отхождением газов, самостоятельным стулом. Если данных физикалыюго исследования для оценки состояния больной недостаточно, повторяют рентгенографию брюшной полости.
• После нормализации функционирования ЖКТ назогастральную трубку удаляют и разрешают прием жидкой пищи.
• Если у больной не наблюдают никаких признаков улучшения в течение 48—72 ч, выясняют другие причины непроходимости. Такими причинами могут быть перитонит, нераспознанные повреждения мочеточников, ЖКТ или водно-электролитные нарушения, прежде всего гипокалиемия. При стойкой кишечной непроходимости обычно оценивают пассаж водорастворимого контраста по ЖКТ

Кишечная непроходимость на рентгенограмме органов брюшной полости
Тонкокишечная непроходимость после операции
Тонкокишечная непроходимость после абдоминальной хирургии встречается примерно у 1—2 % больных, но может быть и чаще после радикальных операций по поводу злокачественных новообразований половых органов, вследствие обширного хирургического вмешательства или значительных манипуляций с тонкой кишкой. Чаще всего причиной тонкокишечной непроходимости бывает образование спаек на месте оперативного вмешательства.
Если тонкая кишка склеивается в перекрученном состоянии, частичная или полная непроходимость может стать следствием расширения либо отека стенки кишки. Изредка причиной тонкокишечной непроходимости могут стать ущемление тонкой кишки в грыже послеоперационного рубца, необнаруженные повреждения тонкой кишки или брыжейки толстой кишки. В начале консервативной терапии можно применять методы, характерные для лечения кишечной непроходимости.
Вследствие риска окклюзии мезентериальных сосудов и ишемии или прободения необходимо обращать пристальное внимание на усиление абдоминальной боли, прогрессирующее растяжение кишечника, лихорадку, лейкоцитоз или ацидоз, т. к. может потребоваться немедленное хирургическое вмешательство.
В большинстве случаев послеоперационная тонкокишечная непроходимость бывает лишь частичной и симптомы, как правило, устраняются консервативным лечением.
• После нескольких дней консервативного лечения может потребоваться дальнейшее обследование.
• Назначают ирригоскопию и серию исследований верхних отделов ЖКТ, включая топкую кишку. В качестве альтернативы для определения локализации непроходимости можно использовать КТ абдоминальной и тазовой полостей с гастроинтестинальным контрастом, а также провести исследование на наличие или отсутствие лимфатической кисты либо повреждения мочеточника. В большинстве случаев полной непроходимости не выявляют, хотя о локализации обструкции может свидетельствовать сужение сегмента тонкой кишки.
• Далее проводится назогастральная декомпрессия и в/в замещение жидкости, что устраняет отек стенки кишки или перекручивание брыжейки.
• При увеличении времени, необходимого для устранения осложнения, и при плохом питательном статусе больной может потребоваться ППП.
• Консервативное лечение послеоперационной тонкокишечной непроходимости, как правило, приводит к полному излечению. Однако, если признаки непроходимости сохраняются, то после полного обследования и адекватного лечения может потребоваться диагностическая лапаротомия, чтобы оценить и устранить обструкцию. В большинстве случаев необходимо разделение спаек на веем протяжении, но может потребоваться резекция тех сегментов тонкой кишки, где спаечный процесс плохо устраняется или вызывает сильное склерозирование, а также наложение анастомоза.
Рентгенография ОБП при кишечной непроходимости
Толстокишечная непроходимость после операции
Чрезвычайно редко после операций по поводу злокачественных новообразований половых органов развивается толстокишечная непроходимость. К толстокишечной непроходимости у оперированных больных чаще всего приводит поздняя стадия рака яичника (РЯ); причиной непроходимости служит сдавление толстой кишки извне опухолью малого таза. Клинически недиагностированные поражения толстой кишки (например, рак) также могут привести к непроходимости. Если подозрение па непроходимость подтверждается метеоризмом, расширением толстой и слепой кишки при рентгенографии, необходимо дальнейшее исследование с помощью ирригоили колоноскопии.
Расширение слепой кишки на рентгенограмме более чем на 10 — 12 см в диаметре требует немедленной оценки и проведения декомпрессии с помощью колэктомии или колостомии. В некоторых случаях при эндоскопии можно установить стент в просвет кишки. Хирургическое вмешательство следует проводить сразу же после диагностики непроходимости. Для лечения консервативные методы нецелесообразны, т. к. осложнение в виде прободения толстой кишки имеет чрезвычайно высокий коэффициент смертности.
Видео техники проведения очистительной клизмы
– Также рекомендуем “Понос после операции в гинекологии”
Оглавление темы “Осложнения операций в гинекологии”:
- Тактика при повреждении кишечника во время операции
- Кишечная непроходимость после операции в гинекологии
- Понос после операции в гинекологии
- Свищи после операции в гинекологии
- Лимфатические кисты после операции в гинекологии
- Послеоперационные инфекции в гинекологии
- Инфекции мочевых путей после операции в гинекологии
- Легочные инфекции (пневмония) после операции в гинекологии
- Нагноение раны после операции в гинекологии
- Абсцесс после операции в гинекологии
Источник